 Боль по задней поверхности голени может быть постоянной или возникнуть внезапно. Характер боли может быть самым разнообразным от тупой до резкой. Кроме того, при боли в икрах могут быть дополнительные симптомы, например, холодные стопы.
Боль по задней поверхности голени может быть постоянной или возникнуть внезапно. Характер боли может быть самым разнообразным от тупой до резкой. Кроме того, при боли в икрах могут быть дополнительные симптомы, например, холодные стопы.
- Проблемы, связанные с позвоночником
- Острый венозный тромбоз
- Тромбофлебит
- Хроническая венозная недостаточность
- Нарушения артериального кровообращения в результате облитерирующего атеросклероза
- Фибромиалгия
- Различные виды полинейропатии
- Остеомиелит
- Миозит
- Растяжения
- Судороги
- В каком случае немедленно к врачу?
- Первая помощь, как снять боль?
- Вывод по теме
Это объясняется тем, что причин, когда болят икры ног у мужчин, большое количество, в том числе и опасных для жизни.
Перечень состояний, сопровождающихся болевыми ощущениями в икроножных мышцах:
- проблемы, связанные с позвоночником;
- острый венозный тромбоз;
- тромбофлебит;
- хроническая венозная недостаточность;
- нарушение артериального кровообращения в результате облитерирующего атеросклероза;
- фибромиалгия;
- полинейропатия на фоне сахарного диабета, алкогольной болезни, демиелинизации;
- остеомиелит;
- миозит;
- растяжение;
- судороги.
Проблемы, связанные с позвоночником
 Заболевания позвоночника, такие как остеохондроз, спондилоартроз, спондилёз могут вызывать боль в икроножных мышцах. Это происходит в тех случаях, когда увеличенные в размерах мелкие межпозвонковые суставы, краевые костные разрастания или выпячивания дисков начинают давить на нервные корешки. Возникает отраженный характер боли.
Заболевания позвоночника, такие как остеохондроз, спондилоартроз, спондилёз могут вызывать боль в икроножных мышцах. Это происходит в тех случаях, когда увеличенные в размерах мелкие межпозвонковые суставы, краевые костные разрастания или выпячивания дисков начинают давить на нервные корешки. Возникает отраженный характер боли.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>

Характер и проявления боли:
- Как правило, она возникает вторично после ощущения боли в области поясницы.
- Развивается на фоне интенсивной нагрузки и в дальнейшем усиливается при физическом перенапряжении.
- Боль очень интенсивная, носит сверлящий, выкручивающий характер.
- Может сопровождаться онемение кожи в области икры или слабостью в ноге.
- Заболевание имеет волнообразное течение, обостряется в весеннее, осеннее время, на фоне смены погоды или стрессов.
- При сильно выраженных обострениях человеку проще лежать или стоять, а сидеть практически не возможно.
- В пояснице внезапно может появиться искривление – сколиоз, который объясняется тем, что организм пытается приобрести анталгическую – противоболевую позу.
Если боль в икроножных мышцах у мужчин появилась после длительного существования неприятных ощущений в области поясницы, сопровождается слабостью или онемением ноги надо обратиться к невропатологу. Будут назначены следующие обследования:
- Рентгенография поясничного отдела позвоночника, при необходимости с функциональными пробами. Функциональные снимки выполняются при наклоне тела вперёд и прогибе назад. Цель этого исследования – исключить не нормальную подвижность между позвонками и крестцом.
- Магниторезонансная томография (МРТ) позволяет выявить наличие протрузий – выбуханий или грыж межпозвонковых дисков. При данном исследовании можно получить информацию о наличии грыжи, её значимости для человек, т. е. насколько она давит на нервный корешок.
- При условии, если МРТ не выявила грыжу диска, или полученная информация не соответствует клинической симптоматике, имеющейся у больного, назначается СКТ (спиральная компьютерная томография). Цель исследования выявить длительно существующие кальцинированные грыжи, которые могут быть не видны на МРТ, т. к. эта методика предназначена для диагностики заболеваний мягких тканей. При СКТ можно посчитать ширину позвоночного канала на исследуемом уровне и таким образом исключить его стеноз. Сужение позвоночного канала, является одним из проявлений дегенеративно-дистрофического поражения позвоночника и может привести к боли в икроножных мышцах.
- Электронейромиография (ЭНМГ) – методика, позволяющая оценить скорость проведения нервных импульсов, понять на каком уровне поражен нерв.
Для лечения болевого синдрома, обусловленного поражением позвоночного столба, назначаются следующие препараты:
- Ксефокам, мовалис, вольтарен, аркоксия. Режим дозирования и вид средства подбирается лечащим врачом, т. к. лекарства имеют побочные эффекты и осложнения. Параллельно с нестероидными противовоспалительными средствами (НПВС), указанными выше, обязательно назначается средство защищающее желудок – гастропротектор, например, омепразол. НПВС обладают раздражающим действием на слизистую желудочно-кишечного тракта (ЖКТ), поэтому применение этих препаратов без гастропротекторов запрещено. Нарушения в крови после приёма НПВС могут вызвать плохо поддающиеся лечению кровотечения, поэтому 1 раз в неделю необходимо сдавать кровь на анализ.
- Для расслабления икроножных и мышц позвоночного столба при остеохондрозе назначается сирдалуд, мидокалм. Использовать препараты надо с аккуратностью, т. к. они вызывают значимое снижение артериального давления. Как правило, при вынужденном параллельном приёме препаратов от давления и сирдалуда, приходится постепенно и аккуратно снижать дозировку антигипертензивных средств.
- Витамины группы В – в составе мильгаммы, комблипена, комплигама В, витаксона. На данные препараты очень часто развиваются аллергические реакции, поэтому при применении данных средств надо учитывать сопутствующие состояния и заболевания.
- Хондропротекторы назначаются после того как выполнены все обследования и установлено, что боль в икрах обусловлена явлениями артроза суставов позвоночника.

Острый венозный тромбоз
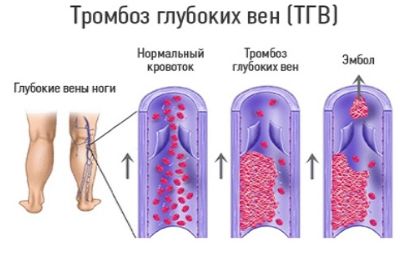 Острое заболевание, когда прекращается отток крови по вене из-за тромба.
Острое заболевание, когда прекращается отток крови по вене из-за тромба.
Причины острого венозного тромбоза:
- замедление кровотока;
- нарушение состава крови;
- повреждение сосудистой стенки.
Фоновые заболевания, которые являются причиной возникновения нарушения кровотока по венам:
- Повышение свёртываемости крови как врождённое состояние или на фоне приёма лекарственных средств.
- Беременность.
- Применение гормональных лекарственных средств.
- Онкологические болезни.
- Варикозная болезнь.
- Повреждение стенки вены при травме или инъекции.
- Гипсовая иммобилизация.
Характер и сопутствующие боли симптомы:
- распирающая;
- усиливается при надавливании на икроножную мышцу и при попытке встать на пятку;
- сопровождается отёком, синюшным оттенком голени;
- повышение местной температуры над местом тромбообразования;
- гриппоподобное состояние, недомоганием, повышением температуры тела.
При появлении вышеперечисленных симптомов необходимо обращаться к флебологу.
Если такого специалиста нет, то необходимо идти к хирургу без промедления. Тромбоз сосудов нижних конечностей очень опасное заболевание, которое может осложниться тромбоэмболией легочной артерии (ТЭЛА).
Диагностика:
- Для оценки свёртывающей системы крови применяется коагулограмма.
- Биохимический анализ крови с определением D-димер.
- Клинический анализ крови с определением уровня тромбоцитов.
- Ультразвуковое дуплексное сканирование позволяет определить проходимость вен, состояние клапанного аппарата, протяженность тромбоза, проходимость артерий.
Лечение:
- антикоагулянты – гепарин натрия 10 000 ед внутривенно однократно;
- антиагреганты — аспирин внутрь 375 или 500 мг;
- обезболивание с использованием внутривенных нестероидных противовоспалительных препаратов, например, 2 мл метамизола натрия.
Тромбофлебит
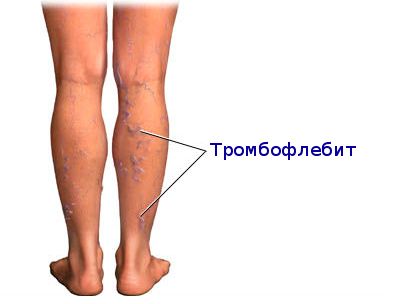 Процесс, характеризующийся тромбозом и воспалением подкожных варикозно расширенных вен.
Процесс, характеризующийся тромбозом и воспалением подкожных варикозно расширенных вен.
Характеристика поражения:
- При прощупывании определяется резко болезненный поверхностно расположенный тяж – это тромбированная поверхностная вена.
- Имеется красная полоса на коже, соответствующая расположению вены, местная температура повышена.
- Изменение общего состояния организма, проявляющееся повышением температуры тела 380 и выше, ознобом, ломотой во всём теле, недомоганием.
При подозрении на тромбофлебит надо осматривать 2 ноги в сравнении, т. к. может быть двусторонне сочетанное поражение поверхностных и глубоких вен.
Помимо тромбофлебита всегда надо внимательно следить за появлением одышки, боли в грудной клетке, кашля, чтобы не пропустить жизнеугрожающее осложнение — ТЭЛА.
Диагностические мероприятия включают тот же перечень, который применяется для поиска тромбоза. Дополнительно назначаются анализы на острофазовые показатели воспаление:
- СРБ;
- общий белок с фракциями;
- гаптоглобин;
- лейкоциты с формулой;
- СОЭ;
- сиаловые кислоты, тимоловая проба.
Для обследования и назначения терапии целесообразно обращаться к флебологу или хирургу. Методы лечения:
- Эластическая компрессия нижних конечностей.
- НПВС – кетопрофен, диклофенак, ортофен, артрозан.
- Флеботоники – венорутон, рутин, троксерутин, троксевазин, детралекс.
- Антикоагулянты по показаниям: гепарин, варфарин, синкумар, аценокум.
- Местно – холод, гепариновая мазь, лиотон, фастум-гель на пораженное место.
Хроническая венозная недостаточность
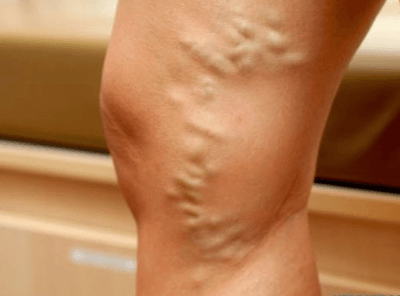 Хронические заболевания вен (ХЗВ) – это группа, объединяющая морфологические и функциональные нарушения венозной системы. К ним относятся:
Хронические заболевания вен (ХЗВ) – это группа, объединяющая морфологические и функциональные нарушения венозной системы. К ним относятся:
- варикозная болезнь;
- посттромботическая болезнь – поражение глубоких вен после тромбоза;
- флебодисплазии – врождённые пороки развития венозных сосудов.
При всех вышеперечисленных заболеваниях развиваются нарушения венозного оттока, появляется хроническая венозная недостаточность.
Симптомы:
- боль, тяжесть, утомляемость в икроножной мышце;
- отек;
- истончение, сухость кожи голеней;
- появление трофических язв на ногах – дефект кожи и подлежащих тканей, чаще появляется на внутренней поверхности нижней трети голени.
При наличии вышеперечисленных жалоб надо обращаться к флебологу, хирургу. Будет назначена диагностика:
- ультразвуковая допплерография (УЗДГ) и ангиосканирование глубоких и поверхностных вен;
- флебография;
- плетизмография;
- СКТ;
- МРТ;
- интраваскулярная ультрасонография;
- реовазография.
Основные направления лечения:
- компрессионный трикотаж;
- прерывистая пневматическая компрессия;
- фармакотерапия;
- флебосклерозирующая терапия;
- термооблитерация;
- хирургическое лечение.
Фармакотерапия:
- Кумарин, дикумарол.
- Рутин, гидроксиэтилрутозид.
- Эсцин, экстракт конского каштана.
- Экстракт иглицы.
- Экстракт центеллы азиатской, черники, косточек винограда, Гинкго двудольного
- Добезилат кальция.
- Диосмин.
Нарушения артериального кровообращения в результате облитерирующего атеросклероза
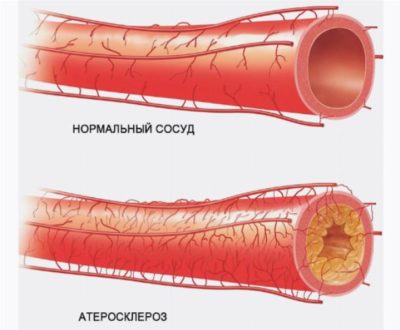 Факторы риска, которые неминуемо приводят к облитерации артерий на ногах у мужчин, относятся:
Факторы риска, которые неминуемо приводят к облитерации артерий на ногах у мужчин, относятся:
- курение;
- сахарный диабет;
- нарушение липидного обмена;
- гипертония;
- повышение в анализах крови СРБ, гомоцистеина, увеличение вязкости крови;
- хроническая почечная недостаточность.
Для того чтобы заподозрить нарушение кровообращения в артериях ног надо обратить внимание на сочетание следующих симптомов:
- Слабость и ноющая боль в икрах при ходьбе. Симптом перемежающейся хромоты.
- Онемение в области икроножных мышц.
- Наличие дискомфорта в мягких тканях голеней в спокойном состоянии.
- Снижение массы тела.
Если вышеперечисленные симптомы имеет больной с артериальной гипертензией, особенно с повышенным диастолическим давлением, с любыми неврологическими расстройствами, нарушением зрения, то ему необходимо исключать облитерирующие заболевания артерий ног.
Если боль в икре и похолодание конечности развиваются внезапно, то это может свидетельствовать о развитии острой ишемии конечностей. Обращаться надо к сосудистому хирургу как можно скорее, пока можно спасти кровоток по артериям и нет необходимости выполнять ампутацию.
Дополнительно к боли и изменению температуры кожных покровов можно найти следующие явления:
- чувство бегания мурашек;
- похолодание конечности;
- изменение цвета кожи с синюшным оттенком или мраморный рисунок;
- нарушение глубокой и поверхностной чувствительности, движений в стопе;
- резкая боль при прощупывании икроножной мышцы;
- отёк голени;
- отсутствие пульсации в артериях ноги.
Перечень необходимых диагностических обследований:
- УЗДГ, допплерометрия и дуплексное исследование;
- запись пульсовой волны;
- измерение давления по сегментам артерии;
- нагрузочные и тредмил–тест.
- СКТ;
- МРТ;
- артериография;
- анализ крови на свёртываемость, липиды, холестерин,
- выявление сопутствующего поражения артерий сердца и головного мозга.
Лечение включает в себя следующие направления:
- Коррекция нарушений липидного обмена.
- Аспирин 75–350 мг/сут.
- Необходимо расширить артериальные сосуды и снизить активность тромбоцитов, для чего применяется цилостазол.
- Пентоксифиллин.
- Сулодексид.
- Илиопрост с целью подавить тромбоциты, снизить сосудистую проницаемость, расширить артерии и вены.
- Гипербарическая оксигенация (ГБО).
- Региональный тромболизис.
- Спинальная нейростимулляция.
- Оперативные методы с целью восстановления кровотока.
Фибромиалгия
 Хронический болевой синдром, устойчивый к лечению. Боль имеет длительный, упорный характер, сохраняется в покое и при движении.
Хронический болевой синдром, устойчивый к лечению. Боль имеет длительный, упорный характер, сохраняется в покое и при движении.
Наряду с болью в икрах ног имеются следующие симптомы:
- повышенная утомляемость;
- плохой сон, после которого человек не чувствует себя отдохнувшим;
- повышение тонуса мышц, скованность движений в коленном и тазобедренном суставе больной ноги;
- депрессия;
- повышенная тревожность;
- когнитивные расстройства – снижение памяти, внимания, вязкость мышления, фиксация всех мыслей на своём болевом ощущении.
Специальных методов диагностики не существует.
Диагноз ставится на основании совокупности всех вышеперечисленных симптомов. Лечат врачи–неврологи. Основные направления терапии:
- лечебная физкультура;
- физиопроцедуры;
- аутогенная тренировка;
- иглорефлексотерапия;
- антидепрессанты – амитриптилин, флуоксетин, сертралин, циталопрам, пароксетин, венлафаксин, дулоксетин, милнаципран;
- антиконвульсанты – прегабалин, габапентин;
- миорелаксанты – циклобензаприн, тизанидин.
- анальгетики – трамадол.
Различные виды полинейропатии
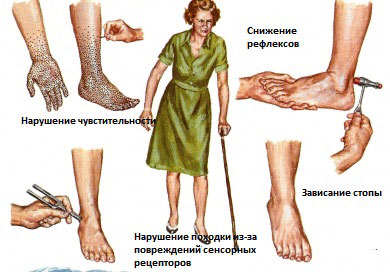 При воздействии токсических веществ, химиопрепаратов, повышенном сахаре крови, некоторых соматических заболеваниях развивается поражение периферических нервов, которое характеризуется следующими симптомами:
При воздействии токсических веществ, химиопрепаратов, повышенном сахаре крови, некоторых соматических заболеваниях развивается поражение периферических нервов, которое характеризуется следующими симптомами:
- На первых стадиях заболевания боль носит интенсивный характер.
- По мере прогрессирования процессов разрушения нервных стволов, нарушается чувствительность.
- Присоединяется слабость в ногах вплоть до того, что человек во время ходьбы может внезапно падать.
Как правило, имеется взаимосвязь начала заболевания с приёмом токсических веществ, например алкоголя, наличием заболевания внутренних органов, лечение онкологического процесса химиотерапевтическими средствами.
Обращаться надо к врачу–неврологу, чтобы правильно установить диагноз, назначить дообследование и лечение.
Диагностика:
- ЭНМГ.
- Исследование цереброспинальной жидкости – ликвора.
- МРТ.
- Биопсия нерва.
- Позитивная рентгеновская миелография.
- КТ–миелография.
Лечебные мероприятия:
- Иммунотерапия иммуноглобулином.
- Кортикостероиды, например преднизолон.
- Плазмоферез.
- Витамины группы В, например, мильгамма.
- Для лечения диабетической полинейропатии применяется тиогамма.
Важное значение при полинейропатии уделяется лечению основного заболевания, которое привело к боли в икрах, нарушению чувствительности и движения.
Если возможно, то надо исключить токсическое воздействие препаратов, алкоголя.
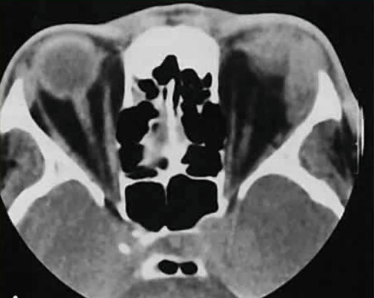
Остеомиелит
Воспаление всех элементов кости может развиться в результате следующих причин:
- как результат ранее перенесенного перелома;
- при наличии очага туберкулёза в организме;
- при распространении инфекции из отдалённых очагов через кровь, например из нелеченых зубов, или очагов хронического воспаления в носоглотке.
Диагноз как правило поставить несложно при развёрнутой клинической картине, или указание на факт перенесенной травмы.
 Когда боль в икроножных мышцах или по передней поверхности голени сопровождается повышением температуры тела, симптомами общей интоксикации надо делать рентгенографию костей обеих голеней в прямой и боковой проекции. Оцениваются кости голени обеих конечностей в сравнении, чтобы не упустить изменений костной ткани. Необходимо помнить, что рентгеновская картина отстаёт от клинических проявлений на 12-14 дней. Поэтому отрицательный результат не является основанием для исключения остеомиелита, а может потребовать выполнения повторного контрольного обследования.
Когда боль в икроножных мышцах или по передней поверхности голени сопровождается повышением температуры тела, симптомами общей интоксикации надо делать рентгенографию костей обеих голеней в прямой и боковой проекции. Оцениваются кости голени обеих конечностей в сравнении, чтобы не упустить изменений костной ткани. Необходимо помнить, что рентгеновская картина отстаёт от клинических проявлений на 12-14 дней. Поэтому отрицательный результат не является основанием для исключения остеомиелита, а может потребовать выполнения повторного контрольного обследования.
Наличие подозрения на туберкулёзный процесс потребует выполнения пробы Манту или Пирке, рентгенографии лёгких.
В зависимости от причины воспалительных изменений в кости лечение проводится у следующих докторов:
- Банальный остеомиелит лечит травматолог.
- Туберкулёзный процесс лечит врач–фтизиатр – специалист по внелёгочному туберкулёзу.
Лечение острого гематогенного остеомиелита и посттравматического остеомиелита:
- Основным методом является операция – вскрытие и дренирование гнойника, иммобилизация поражённой конечности.
- Антибиотики – линкомицин, клиндомицин, цефалоспорины, гентамицин, метрогил, пенициллины.
- Антисептики – диоксидин, димексид.
- Дезинтоксикационная терапия – гемодез, реополиглюкин, неокомпенсан, реоглюман.
- Антигистаминные препараты – димедрол, диазолин, хлористый кальций.
- Иммунотерапия – метилурацил.
- Антиоксиданты – цитофлавин.
- Биостимуляция – биосед, солкосерил, актовегин.
- Витаминотерапия.
- Антистафилококковая плазма и γ-глобулин.
- Анаболические гормоны – ретаболил.
- Детоксикация – гемосорбция, плазмоферез, УФО-крови, лазерное облучение крови.
Миозит
Воспаление мышечной ткани может быть разной природы:
- Аутоиммунной – дерматомиозит и полимиозит.
- На фоне коллагенозов, например, системной красной волчанки.
- Паранеопластический на фоне онкологических заболеваний.
В зависимости от характера процесса заболевание лечится у ревматологов, иммунологов, неврологов.
 Решить к какому врачу отправиться поможет терапевт, после того как будет установлен диагноз и выяснении причина миозита.
Решить к какому врачу отправиться поможет терапевт, после того как будет установлен диагноз и выяснении причина миозита.
Болевой синдром характеризуется следующими проявлениями:
- В области поражения сначала возникает ощущение дискомфорта, которое со временем превращается в интенсивную боль.
- Боль значительно усиливается при движениях и при попытке помассировать мышцу.
- Противоболевое – анталгическое напряжение мышц сильно ограничивает движения, вплоть до контрактуры.
- Из-за боли и ограничения движения постепенно присоединяется слабость в мышцах, постепенно развивается атрофия от бездействия.
Симптоматическое лечение включает в себя мероприятия, направленные на купирование болевого синдрома:
- НПВС – диклофенак, кетопрофен.
- Согревающие мази.
- Анальгетики – анальгин.
Специфические мероприятия направлены на лечение основного заболевания, послужившие причиной поражения мышечной ткани.
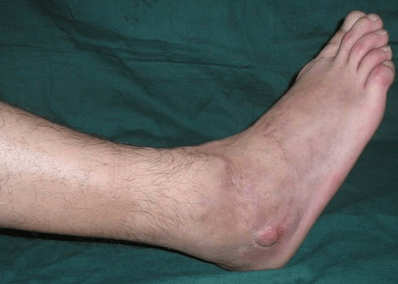
Растяжения
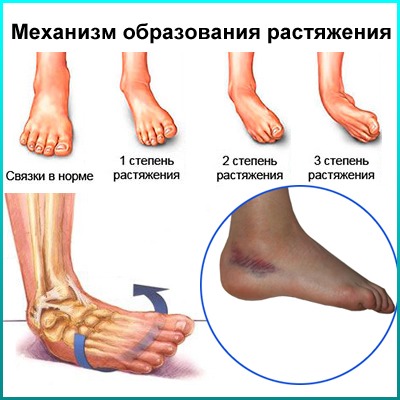 Внезапная боль в области икр после травмы, нехарактерного движения свидетельствует о растяжении или надрыве мышц задней поверхности голени.
Внезапная боль в области икр после травмы, нехарактерного движения свидетельствует о растяжении или надрыве мышц задней поверхности голени.
Механизм травмы:
- Когда амплитуда движения больше, чем может выполнить икроножная мышца, т. е. развивается перерастяжение.
- Интенсивная физическая нагрузка на тренировке без предварительной разминки.
- Длительная нагрузка на нетренированную мышцу ведёт к переутомлению мышечных волокон.
- Удар по сокращающейся мышце может привести к серьёзному разрыву, потребующему оперативного вмешательства.
Симптомы растяжения:
- боль в мышце по задней поверхности голени;
- отёк в области икры;
- при надрыве сосудов появляются кровоизлияния;
- нарушение функции – человек не может ходить, стоять на носочках, делать вращательные движения стопой.
При очень выраженной боли надо принять обезболивание, например спазмалгин, обеспечить неподвижность конечности и обратиться за медицинской помощью к травматологу.
Могут понадобиться следующие диагностические процедуры:
- рентгенография;
- СКТ;
- МРТ.
Основные принципы лечения:
- Обеспечить покой до полного исчезновения боли. В зависимости от выраженности растяжения на это может уйти от 4 дней до 3 месяцев.
- Сразу после травмы приложить холод на 2 часа на одетую голень. Нельзя прикладывать холод к обнажённой коже.
- В горизонтальном положении необходимо придать конечности возвышенное положение.
- При наличии кровоизлияния и отёка лучше воздержаться от приёма НПВС, например, диклофенака, т. к. препараты этой группы препятствуют свёртываемости крови и ведут к повышенной кровоточивости, нарастанию отёка и гематомы.
- При стихании боли необходимо начать использовать мази с НПВС – вольтарен эмульгель, кетонал, быструмгель.
- Через неделю после травмы можно начинать использовать массаж, физиолечение, разогревающие мази – капсикам, випросал, для улучшения микроциркуляции.
Судороги
Внезапное мышечное сокращение, сопровождаемое выраженными болевыми ощущениями, называется судорогой. Существуют следующие провоцирующие факторы:
- холодная вода;
- накопление молочной кислоты в мышцах на фоне перетренированности;
- нарушение обмена калия и натрия во время длительной пробежки;
- воспаление седалищного нерва;
- варикозное расширение вен в поясничном отделе позвоночника.
- опухоли нервной системы.
- нарушение работы паращитовидных мышц.
Судороги сопровождаются очень интенсивной болью.
Обязательно посмотрите видео про это
Если они возникают в ночное время, то человек просыпается от интенсивной боли. Первоначально надо обратиться к врачу–неврологу.
Будут назначены следующие анализы:
- ЭНМГ;
- биохимический анализ крови + электролиты;
- для исключения опухолей центральной нервной системы выполняется МРТ или СКТ;
- Обследование на гормоны щитовидной и паращитовидной железы.
Если будет выявлен гормональный сбой, то лечение будет продолжено у эндокринолога.
Лечение зависит от того на фоне какой причины развился судорожный синдром:
- При варикозном расширении вен эпидурального пространства назначаются венотоники, например, детралекс, троксерутин.
- При нарушении работы калий–натриевого насоса применяется панангин.
- При воспалении седалищного нерва используется мильгамма, вольтарен, сирдалуд.
В каком случае немедленно к врачу?
Необходимо помнить, что боль – это защитная реакция организма. Возникновением боли организм сигнализирует о каких-либо неполадках в организме.
Внезапно возникший болевой синдром, без видимых причин – это всегда неблагоприятный прогностический признак, который требует немедленного обращения к врачу для выяснения причины и назначения лечения.
Безотлагательное обращение к врачу требуется в следующих случаях:
- Боль в икроножных мышцах, сочетающая с болью в пояснице, онемением и слабостью в ногах.
- Внезапная боль, сопровождающаяся похолоданием, посинением конечности.
- Постоянное чувство усталости в ногах.
- Появление боли по вечерам.
- Сочетание с отёками, перемежающейся хромотой, повышение местной температуры на икре или присоединении симптомов общей интоксикации.
- Боль и судороги в ногах в ночное время.
- Отсутствие объяснения причин появления боли и судорог в ногах.
- Наличие заболеваний внутренних органов, таких как сахарный диабет или коллагенозы.
- Сочетание боли в икрах с поражением крупных суставов конечностей, или в мелких суставах кистей рук.
- Появление боли в месте ранее перенесённой травмы.
- Наличие туберкулёза в прошлом или необъяснимая ночная потливость.
- Стойкий болевой синдром, не проходящий после травмы.
Первая помощь, как снять боль?
Если вы чётко знаете, с чем у вас связана боль в икроножных мышцах, то для снятия неприятных ощущений можно воспользоваться при отсутствии противопоказаний следующими средствами:
- НПВС, например, мовалис 3 мл внутримышечно 1 раз в день 5 дней ежедневно. Необходимо принимать омез 20 мг по 1 капсуле вечером, чтобы защитить желудок от раздражающего действия лекарственных средств.
- Массаж.
- Алмаг.
- Иппликатор для игольчатого воздействия положить под больную мышцу.
- Ванны для тела с морской солью.
- Ванночки для ног с ромашкой.
- Использовать лиотон после каждого купания на мышцы голеней и бёдер.
- Каждый вечер лежать с закинутыми на стену ногами по 20-25 минут. При этом надо, чтобы ноги были согнуты в коленных суставах.
Вывод по теме
 Боль в икроножных мышцах одной или обеих ног может быть причиной перетренированности или последствием серьёзных заболеваний. Внимательное отношение к своему здоровью, исключение вредных привычек, активный образ жизни позволят избавиться от болевых ощущений, сохранить плодотворную, долгую жизнь.
Боль в икроножных мышцах одной или обеих ног может быть причиной перетренированности или последствием серьёзных заболеваний. Внимательное отношение к своему здоровью, исключение вредных привычек, активный образ жизни позволят избавиться от болевых ощущений, сохранить плодотворную, долгую жизнь.
Необходимость обращения к врачу при наличии дискомфорта и боли в икрах продиктована тем, что они могут наблюдаться при таких тяжёлых и угрожающих жизни состояниях как тромбоэмболия лёгочной артерии, острая ишемия конечности, стеноз позвоночного канала.
Обращение за медицинской помощью при появлении жалоб, болевых ощущений не только поможет вашим ножкам активно бегать, но и всему организму активно жить и развиваться.
Необходимы плановые медицинские профилактические осмотры, обследования и анализы, которые позволят предупредить возникновение заболевания или вылечить его бесследно на ранних стадиях.