Появление болевого синдрома в области грудины называется торакалгия. Чаще всего ее связывают с какими-либо патологиями в работе сердечно-сосудистой системы. Однако на самом деле боли в грудине могут служить симптомом целого ряда различных заболеваний.
В некоторых случаях подобные признаки сигнализируют о развитии тяжелых, жизнеугрожающих состояний. Именно поэтому необходимо своевременно определять причины боли в грудине у женщин.
Ранняя диагностика и правильное лечение являются залогом успешной терапии заболеваний.
Стенокардия
 Стенокардия – это приступ интенсивной внезапной боли за грудиной, возникающий при эмоциональной или физической нагрузке, переедании, интоксикации и т.д. Это обусловлено повышенной потребностью сердечной мышцы в кислороде в моменты напряжения. Боль локализируется в области грудины и в груди с левой стороны, иррадирует в плечо, шею и нижнюю челюсть. Также пациентка может жаловаться на неприятные ощущения в области эпигастрия и левой лопатки.
Стенокардия – это приступ интенсивной внезапной боли за грудиной, возникающий при эмоциональной или физической нагрузке, переедании, интоксикации и т.д. Это обусловлено повышенной потребностью сердечной мышцы в кислороде в моменты напряжения. Боль локализируется в области грудины и в груди с левой стороны, иррадирует в плечо, шею и нижнюю челюсть. Также пациентка может жаловаться на неприятные ощущения в области эпигастрия и левой лопатки.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>
Приступ продолжается около 5-15 минут. Болевой синдром при этом носит жгучий, давящий характер
Женщина, чтобы облегчить боль, непроизвольно замирает стоя или сидя, прижимая ладонь к груди.
Симптоматика
Во время приступа у пациентки развивается одышка, чувство острой нехватки воздуха. Кожные покровы становятся бледными и влажными, на лице появляется гримаса страдания. Характерный признак стенокардии – онемение верхних конечностей. Пульс в начале приступа становится частым, может развиться аритмия, нередко повышается артериальное давление. В ряде случаев женщины жалуются на головную боль и неприятные ощущения в подлопаточной области. Отсутствие соответствующих мер по купированию приступа может привести к развитию инфаркта миокарда.
При атипичном течении заболевания, болевой синдром может иррадировать в ногу или поясницу, сопровождаться изжогой, кишечной коликой и рвотой.
Такая симптоматика значительно затрудняет диагностику патологии.
Диагностика
При диагностике стенокардии крайне важен клинический осмотр и опрос пациентки. Следует определить характер и продолжительность приступов, локализацию болей, факторы их возникновения и купирования.
Диагностические мероприятия в условиях стационара включают следующие исследования:
- Анализ крови. В крови выявляются кардиальные тропонины – это белки, которые свидетельствуют о повреждении клеток сердечной мышцы. Наличие этих маркеров свидетельствует о произошедшем у пациентки микроинфаркте.
- ЭКГ и суточный ЭКГ-мониторинг. Это процедура, необходимая для определения патологических изменений в работе сердца, исследования частоты сердечных сокращений и других показателей функционирования сердечно-сосудистой системы.
- Велгоэргометрия – процедура для изучения того, какую нагрузку способна перенести женщина без угрозы развития у нее ишемии. Исследование не проводится во время приступа стенокардии.
- Сцинтиграфия миокарда необходима для выявления изменений в состоянии миокарда. Пациентка получает радиоактивный препарат таллий, который позволяет точно увидеть пораженные очаги сердечной мышцы.
Терапия
Терапия направлена на купирование приступа и профилактику дальнейших проявлений стенокардии. Лечением синдрома занимается кардиолог. При первых симптомах недомогания необходимо принять таблетку нитроглицерина сублингвально. В норме болевой синдром должен снизиться через 2-5 минут. Если этого не произошло, можно принять еще таблетку примерно через 3-4 минуты.
Нитроглицерин способен привести к резкому снижению артериального давления, поэтому принимать препарат следует с осторожностью.
Для профилактики приступов используются антиишемические средства, B-адреноблокаторы и блокаторы кальциевых каналов. Также терапия включает применение медикаментов для купирования проявлений атеросклероза.
Если консервативное лечение не оказывает должного эффекта, проводится оперативное вмешательство: пластика пораженного сосуда, шунтирование или реваскуляризация – процедура для нормализации кровоснабжения сердечной мышцы.
Ишемия
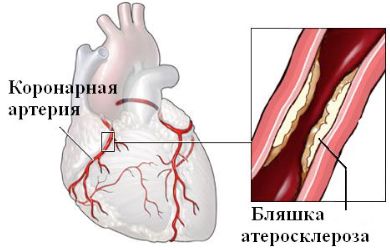
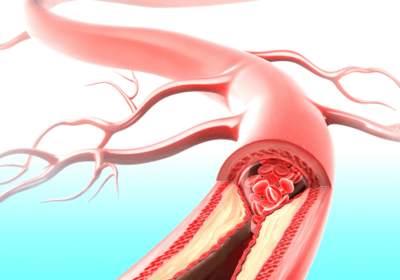 Ишемия – один из синдромов, возникающий при нарушении работы сердца. Это патологическое состояние, характеризующееся недостатком кровоснабжения. Характерный симптом ишемической болезни – приступы стенокардии. У женщины появляется разлитая давящая боль за грудиной, возникшая из-за кислородного голодания тканей.
Ишемия – один из синдромов, возникающий при нарушении работы сердца. Это патологическое состояние, характеризующееся недостатком кровоснабжения. Характерный симптом ишемической болезни – приступы стенокардии. У женщины появляется разлитая давящая боль за грудиной, возникшая из-за кислородного голодания тканей.
Отсутствие соответствующих мер по купированию приступа может привести к развитию инфаркта миокарда.
Симптоматика
На начальных стадиях ишемии, в состоянии компенсации, заболевание может протекать без выраженного болевого синдрома. В таком случае выявить патологию удается во время исследования работы сердца. Первым настораживающим симптомом, при появлении которого стоит обратиться к врачу, является одышка. Она появляется сначала при физической нагрузке, затем возникает также во время эмоциональной нагрузки, а позже и в состоянии покоя. Состояние пациентки улучшается, когда она садится, и ухудшается в положении лежа.
Также при ишемии отмечается бледность или синюшность кожных покровов. Любая физическая нагрузка вызывает быстрое утомление, одышку, потливость. Может отмечаться слабость и ноющая боль в левой руке.
Диагностика
При ишемической болезни сердца проводятся следующие диагностические мероприятия:
- клинический анализ крови,
- ЭКГ и ЭхоКГ;
- коронарная ангиография для изучения состояния сосудов,
- компьютерная томография,
- ультразвуковое исследование сердца.
Терапия
Терапией ишемии сердечной мышцы занимается кардиолог. Лечение назначается после проведения тщательных диагностических мероприятий и выявления первопричины заболевания. Специалист назначает тромболитики, препараты против атеросклероза, средства для нормализации тонуса сосудистых стенок, антиишемические средства и т.д.
Если лечение не приносит результата, пациентке назначается хирургическое вмешательство – стентирование передней стенки сосуда, из-за которого развивается гипоксия миокарда.
Инфаркт миокарда
 Одной из наиболее распространенной причин, почему болит грудная клетка, является инфаркт миокарда. Это наиболее тяжелая клиническая форма болезни сердца, при которой в результате острой гипоксии развивается некроз пораженного участка сердечной мышцы.
Одной из наиболее распространенной причин, почему болит грудная клетка, является инфаркт миокарда. Это наиболее тяжелая клиническая форма болезни сердца, при которой в результате острой гипоксии развивается некроз пораженного участка сердечной мышцы.
Болевой синдром при инфаркте жгучий или сжимающий. Он иррадирует в левую лопатку и подлопаточную область, челюсть, ключицу и плечо. Пациентка жалуется на одышку, чувство страха, приливы холодного пота.
Инфаркт является абсолютным показанием к срочной госпитализации больной в кардиологическую реанимацию.
Отсутствие своевременной медицинской помощи опасно развитием осложнений и летальным исходом.
Симптоматика
Помимо ангиозной боли, то есть боли за грудиной, пациентку беспокоит резкое ухудшение самочувствия, шум в ушах, затрудненное понимание происходящего вокруг. У некоторых больных появляются неприятные ощущения в горле, спазмы в животе. Зачастую женщины жалуются на кашель и одышку. Попытки купировать приступ ненаркотическими анальгетиками не эффективны.
Диагностика
Диагностические мероприятия при инфаркте миокарда подразделяют на ранние и отсроченные. Ранняя диагностика включает:
- электрокардиографию,
- эхокардиографию,
- анализ крови на наличие маркеров инфаркта: белки MB-КФК, АсАТ, ЛДГ, тропонин.
Если патология не была установлена своевременно, то при наличии отсроченной симптоматики проводится коронаграфия и сцинтиграфия сердечной мышцы.
Возможно проведение компьютерной или магнитно-резонансной томографии.
Терапия
Лечением заболевания занимается кардиолог. Он прописывает пациентке строгий постельный режим, щадящее диетическое питание, эмоциональный покой. Чтобы купировать болевой синдром назначаются наркотические анальгетики внутривенно.
Для предотвращения кардиогенного шока и сердечной недостаточности необходимо принимать средства против аритмии, тромболитики и спазмолитики, B-адреноблокаторы. В первые сутки после инфаркта возможно восстановление нормального кровотока в пораженной области с помощью коронарной ангиопластики.
Артериальная гипертония
 Артериальная гипертония – заболевание, при котором отмечается стойкое повышение артериального давления от 140/90 мм рт. ст. и более. Это одно из наиболее распространенных заболеваний сердечно-сосудистой системы. У женщин риск этого развития гипертонии в разы повышается после наступления менопаузы, то есть после 50-60 лет. Гипертоническая болезнь может вызывать тупой или тянущий болевой синдром в области сердца, при этом его интенсивность сохраняется как при нагрузке, так и в состоянии покоя.
Артериальная гипертония – заболевание, при котором отмечается стойкое повышение артериального давления от 140/90 мм рт. ст. и более. Это одно из наиболее распространенных заболеваний сердечно-сосудистой системы. У женщин риск этого развития гипертонии в разы повышается после наступления менопаузы, то есть после 50-60 лет. Гипертоническая болезнь может вызывать тупой или тянущий болевой синдром в области сердца, при этом его интенсивность сохраняется как при нагрузке, так и в состоянии покоя.
Характерная черта боли при артериальной гипертонии – невозможность их купировать с помощью нитроглицерина.
Симптоматика
Боль в области груди при гипертензии обычно возникает в случае гипертонического криза. Это состояние сопровождается следующей симптоматикой:
- резкое повышение артериального давления;
- ухудшение самочувствие, слабость;
- гиперемия кожи лица, шеи и груди;
- «черные пятна» или «мошки» перед глазами;
- возбуждение, раздражение, тревога,
- интенсивная боль
- шум или звон в ушах,
- одышка,
- головокружение,
- тремор конечностей.
Диагностика
Диагностические мероприятия при гипертонической болезни направлены на установление причины стойкого повышения давления у пациентки. Врач назначает проведение общего анализа крови и мочи, исследование количества гормонов щитовидной железы в крови. Обязательно проводится ультразвуковое исследование сердца и почек, по показаниям магнитно-резонансная томография головного мозга.
Однократное повышение артериального давления не является гипертонической болезнью. Для установления диагноза необходимо наблюдение пациентки в динамике.
Женщине рекомендуется дважды в день измерять давление с помощью тонометра.
Терапия
Терапия гипертонии, которой занимается кардиолог, направлена на профилактику прогрессирования заболевания и снижение риска развития каких-либо осложнений со стороны сердечно-сосудистой системы. Лекарственные препараты против артериальной гипертонии пациентка должна принимать в течение всей жизни. Кроме того, больной рекомендуется соблюдать диету с ограниченным количеством жиров, заниматься спортом и избегать стрессов.
Перикардит
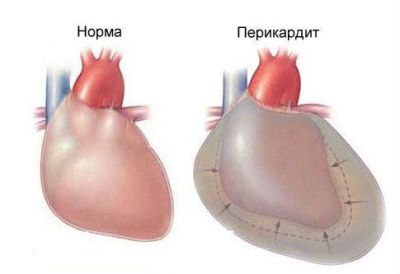 Перикардит — воспаление оболочки сердца, то есть перикарда. В большинстве случаев заболевание носит инфекционный или ревматический характер. Проявляется постоянной болью за грудиной, которая усиливается при вдохе. Перикардит опасен возможными нагноениями и сдавлением сердца. В таком случае пациентке показано немедленное оперативное вмешательство.
Перикардит — воспаление оболочки сердца, то есть перикарда. В большинстве случаев заболевание носит инфекционный или ревматический характер. Проявляется постоянной болью за грудиной, которая усиливается при вдохе. Перикардит опасен возможными нагноениями и сдавлением сердца. В таком случае пациентке показано немедленное оперативное вмешательство.
Симптоматика
Симптоматика при перикардите напрямую связана с нарушением работы сердечной мышцы. Пациентка жалуется на одышку, учащенное сердцебиение, боли в груди или за грудиной.
В тяжелых случаях патологическое состояние сопровождается кровохарканием и дискомфортом в области подреберья, асцитом – скоплением жидкости в брюшной полости.
Диагностика
Во время клинического осмотра специалист отмечает цианоз кожных покровов, набухание вен лица и шеи, отмечает увеличение печени при пальпации, тахикардию. Тоны сердца приглушены, слышен шум перикарда. Основной метод диагностики при этом заболевании – ЭхоКГ и ЭЭГ.
Терапия
Терапией заболевания занимается кардиолог и ревматолог. При инфекционном перикардите лечение направлено на уничтожение возбудителя. Для уменьшения жидкости в сердечной сумке пациентке прописываются мочегонные средства. Болевой синдром купируется анальгетиками. Если существует риск сдавления сердечной мышцы гнойным выпотом, то неотложно проводится оперативное вмешательство – перикардэктомия, то есть удаление листков перикарда.
Пролапс митрального клапана
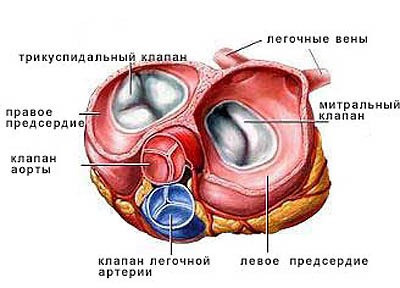 Пролапс — это прогибание, которое не дает возможности створкам митрального клапана нормально смыкаться. Из-за этого происходит обратный заброс крови, возникает митральная недостаточность. Пролапс может быть как врожденным, так и приобретенным. Во втором случае заболевание развивается в результате ишемии сердечной мышцы, инфаркта, миокардита и других патологий сердечно-сосудистой системы.
Пролапс — это прогибание, которое не дает возможности створкам митрального клапана нормально смыкаться. Из-за этого происходит обратный заброс крови, возникает митральная недостаточность. Пролапс может быть как врожденным, так и приобретенным. Во втором случае заболевание развивается в результате ишемии сердечной мышцы, инфаркта, миокардита и других патологий сердечно-сосудистой системы.
Симптоматика
Пролапс характеризуется следующими симптомами:
- боли слева от грудины;
- учащенное сердцебиение, ощущение «трепыхания» в груди;
- частые обмороки или предобморочные состояния;
- головные боли, одышка, головокружения,
- быстрая утомляемость.
Диагностика
Диагностические мероприятия включают проведение ультразвукового исследования работы сердца, ЭКГ и ЭКГ-мониторинг.
Терапия
Лечение пролапса назначает кардиолог. Терапия включает препараты против аритмии, седативные или тонизирующие средства, гипотензинвые препараты.
При необходимости проводится оперативное вмешательство, при котором хирург укрепляет кольцо клапана или имплантирует новый митральный клапан.
Расслоение аорты
Аорта – это крупнейшая артерия. Расслоение приводит к тому, что кровь затекает между ее стенками и прорывает их. Такое состояние приводит к быстрой и массивной кровопотере. Большинство пациенток описывают боль при расслоении как раздирающую и невыносимую. Болевой синдром резкий, внезапный и не поддающийся купированию анальгетиками.
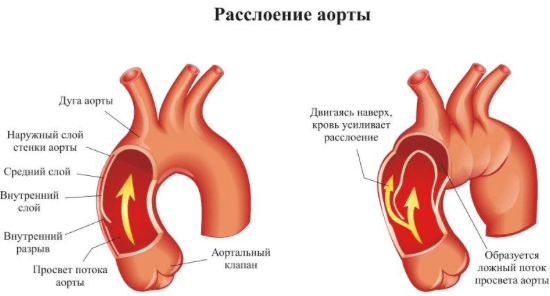
Симптоматика
При этой патологии больные ведут себя беспокойно, постоянно меняют положение тела. В начальном периоде заболевание сопровождается брадикардией, бледностью, повышенным потоотделением, повышением артериального давления.
Расслоение аорты – это быстро прогрессирующее, опасное для жизни состояние. Пациентку с подозрением на данную патологию следует немедленно госпитализировать.
Диагностика
Для установления диагноза при расслоении аорты прибегают к рентгенографии. На снимке отмечается нарушение контуров аорты, наличие жидкости в грудной полости. ЭхоКГ позволяет получить более точную картину патологического процесса. Для выявления масштабов кровотечения обязательно проводится УЗИ брюшной полости, МРТ.
Терапия
Терапией занимается хирург-кардиолог. Пациентке с расслоением аорты показана немедленная госпитализация стационар для экстренного оперативного вмешательства.
Операция представляет собой иссечение пораженного участка и замена его синтетическим сосудом.
Остеохондроз грудного отдела
 Остеохондроз – процесс деструкции в хрящевой ткани суставов. Чаще всего заболевание поражает межпозвоночные диски. При остеохондрозе грудного отдела позвоночника пациентки жалуются на сдавливающую боль в спине и области грудины. Дискомфорт усиливается при интенсивной физической нагрузке или же после длительного нахождения в одной позе.
Остеохондроз – процесс деструкции в хрящевой ткани суставов. Чаще всего заболевание поражает межпозвоночные диски. При остеохондрозе грудного отдела позвоночника пациентки жалуются на сдавливающую боль в спине и области грудины. Дискомфорт усиливается при интенсивной физической нагрузке или же после длительного нахождения в одной позе.
Симптоматика
При остеохондрозе отмечают следующие характерные признаки:
- боли в спине и груди,
- спастические боли в мышцах,
- жалобы на «кол» в груди,
- стреляющие боли при кашле, поднятии тяжестей, резких движениях.
Диагностика
Специалист во время осмотра отмечает нарушение осанки у пациентки, нарушение подвижности, измененный рельеф мышц. Для выявления остеохондроза невролог назначает рентгенографию и магнитно-резонансную томографию.
Терапия
Лечение остеохондроза направлено на устранение болевого синдрома, предупреждение прогрессирования заболевания и восстановление максимальной подвижности позвоночника.
Помимо хондропротекторов и анальгетиков обязательной является лечебная физкультура и физиопроцедуры: магнитно-волновая терапия, парафинотерапия, грязелечение.
Боли в мышцах груди
Неприятные ощущения в груди могут быть вызваны поражением или перенапряжением мышц. В этом случае болевой синдром возникает из-за деструктивных изменений в шейном и грудном отделе позвоночника. Причиной может быть остеохондроз, артрит, сколиоз и другие патологии. Неравномерная нагрузка приводит к перерастяжению мышц и появлению боли, которая локализуется в груди, воротниковой зоне и шее.
Для установления причины данной симптоматики и назначения лечения следует обратиться к хирургу.
Новообразование в груди
Появление болезненного уплотнения в груди у женщины является поводом для срочного обращения к специалисту. Подобное новообразование может возникнуть в результате травмы или разрастания костной ткани, однако также велика вероятность формирования злокачественной опухоли. Она может быть как первичной, то есть образоваться из костной ткани грудины, так и вторичной – метастазой при раке пищевода, молочной железы или лимфоме.
Появление злокачественного новообразования сопровождается сильной болью в грудине, быстрой утомляемостью, сонливостью, беспричинным снижением веса.
При появлении подобных симптомов необходимо получить консультацию онколога.
Обязательно посмотрите следующее видео
В каких случаях необходимо обращаться к врачу?
Обратиться за медицинской помощью необходимо при появлении следующих симптомов:
- Боль в области грудины интенсивная и нарастающая;
- Пациентка не может адекватно воспринимать окружающую обстановку;
- Болевой синдром сопровождается резким изменением артериального давления, учащенным сердцебиением, шумом в ушах;
- Боли в грудине слабые, но сохраняются в течение нескольких дней;
- Женщина ощущает бессилие, жалуется на сонливость и отсутствие аппетита.
Боли в области грудины зачастую связаны с патологиями сердечно-сосудистой системы.
Упущенное время в данном случае может привести к летальному исходу. Поэтому при появлении болевого синдрома нужно вызвать скорую медицинскую помощь и в ожидании врача принять анальгетик и обеспечить себе полный покой.