Во времена Гиппократа шею считали неким мостом, соединяющим тело и разум. Но это далеко не единственная функция столь важного отдела позвоночника. Благодаря подвижности шейных позвонков мы имеем возможность поворачивать голову, реагируя на происходящее вокруг без необходимости поворота всего тела. Она удерживает голову в равновесии, а также содержит важные нервные волокна и кровеносные сосуды, питающие головной мозг.
Во времена Гиппократа шею считали неким мостом, соединяющим тело и разум. Но это далеко не единственная функция столь важного отдела позвоночника. Благодаря подвижности шейных позвонков мы имеем возможность поворачивать голову, реагируя на происходящее вокруг без необходимости поворота всего тела. Она удерживает голову в равновесии, а также содержит важные нервные волокна и кровеносные сосуды, питающие головной мозг.
- Причины
- Радикулопатия шеи
- Спондилогенная миелопатия
- Аномальная кальцификация
- Хлыстовая травма
- Болевой синдром в отдельно взятой мышце
- Подвывихи фасеточных суставов
- Дискогенный болевой синдром
- Спондилез шеи
- Растяжение шейных мышц
- Неправильное положение тела во время отдыха
- Другие причины
- В каком случае немедленно к врачу?
- Первая помощь
- На заметку
В некоторых случаях может ощущаться боль в шее при наклоне головы вперед или назад.
С чем это связано и какие существуют варианты решения этой проблемы — узнаем далее.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>
Причины
Существует масса причин, которые могут провоцировать болезненность в шее при наклоне головы. И далеко не всегда это говорит о наличии патологии. Неприятные ощущения могут возникать, когда человек длительное время находится в неподвижном положении, при котором развивается гипертонус мышц. Также не стоит исключать сильный ветер на улице и сквозняки в помещении, которые способны просквозить мышцы шеи, вызвав скованность движения при наклоне или повороте головы.
Самыми частыми заболеваниями шеи, сопровождающимися болью, являются:
- Шейный спондилез – определяется наличием дегенеративных процессов в позвонках шейного отдела, из-за чего костная ткань разрастается в виде остеофитов.
- Шейный радикулит – представляет собой поражение нервных корешков.
- Миозит мышц шеи – воспалительный процесс мышечной ткани.
- Травмы позвоночника, которые влекут нарушение целостности позвонков и их смещение относительно вертикальной оси.
- Растяжение мышц – развивается при резких движениях, а также при снижении уровня коллагена и эластина в организме, из-за нехватки которых мышечное волокно теряет свою эластичность и легко травмируется.
Определить, что именно провоцирует боль при запрокидывании головы, нелегко.

Врач-невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Радикулопатия шеи
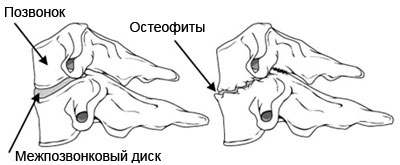 Это комплексное заболевание включает ряд симптомов, которые проявляются при ущемлении нервных корешков позвонками шейного отдела позвоночника. Сопровождается воспалительным процессом мягких тканей, отечностью и острой, сковывающей болью. Радикулит в шее возникает крайне редко, его причинами могут быть:
Это комплексное заболевание включает ряд симптомов, которые проявляются при ущемлении нервных корешков позвонками шейного отдела позвоночника. Сопровождается воспалительным процессом мягких тканей, отечностью и острой, сковывающей болью. Радикулит в шее возникает крайне редко, его причинами могут быть:
- системные заболевания, включая сахарный диабет;
- васкулит;
- опоясывающий герпес;
- простудные заболевания.
В группу риска попадают люди, которые страдают остеохондрозом, спондилезом или спондилолистезом.
Вид боли
Боль острая, сковывающая, простреливающая. Сопровождается такими симптомами, как:
- онемение конечностей, потеря чувствительности пальцев рук;
- частая головная боль, головокружение, шум в ушах;
- скованность движения, особенно при наклоне головы;
- слабость.
Болезненные ощущения усиливаются при малейших поворотах головы, а также при чихании, кашле и глубоком вдохе.
Локализация
Задняя поверхность шеи, голова, плечи, верхние конечности.
Диагностика
Для постановки точного диагноза после сбора анамнеза и оценки клинических показателей больного направляют на аппаратную диагностику, которая состоит из таких процедур, как:
- Рентгенография – помогает визуализировать наличие искривления позвонков, а также вероятное ущемление нервных корешков.
- Компьютерная томография – дает больше возможностей, поскольку детально показывает состояние позвонков, степень компрессии нервных корешков, а также позволяет составить дальнейший прогноз.
- Электромиография – в шейный отдел подают небольшой электрический импульс, оценивая работоспособность и проводимость нервных окончаний посредством сокращения тех мышц, за иннервацию которых отвечает конкретный нерв.
- Магнитно-резонансная томография – самый подробный метод диагностики, позволяющий рассмотреть даже самые незначительные повреждения и ущемления нервов.
Лечение
Цель терапии – устранить первопричину заболевания, а также убрать имеющиеся последствия в виде боли, отечности и воспаления мягких тканей. В рамках медикаментозной терапии применяют:
- НПВС – снижают проявления воспалительного процесса, купируя острую боль.
- Миорелаксанты – позволяют снять гипертонус мышц, расслабив их.
- Анальгетики и гормональные уколы в межпозвоночное пространство.
- Препараты, стимулирующие регенерацию поврежденных нервных клеток.
- Витаминные комплексы (витамины группы В), помогающие ускорить процесс выздоровления.
Также высокую эффективность проявляют следующие виды физиотерапии:
- магнитотерапия;
- электрофорез с новокаином;
- иглорефлексотерапия;
- массаж и гимнастика.
Спондилогенная миелопатия
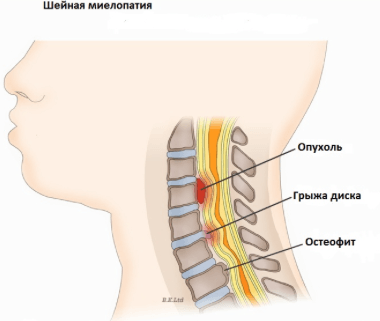 Данная патология объясняется раздражением спинного мозга при его сдавливании в позвоночном канале. Это явление возникает вследствие деструктивных процессов в позвонках шейного отдела. Чаще всего заболеванию предшествуют артроз и остеохондроз, при прогрессировании которых отмечается нарушение целостности межпозвоночных дисков, а также их компрессия в область спинного мозга.
Данная патология объясняется раздражением спинного мозга при его сдавливании в позвоночном канале. Это явление возникает вследствие деструктивных процессов в позвонках шейного отдела. Чаще всего заболеванию предшествуют артроз и остеохондроз, при прогрессировании которых отмечается нарушение целостности межпозвоночных дисков, а также их компрессия в область спинного мозга.
Вид боли
Ноющая и покалывающая боль в шее, которая растекается на область плеч и головы. Человек практически не может двигать головой, а любые повороты или наклоны провоцируют интенсивную боль, которая сложно купируется анальгетиками. Боль сопровождают такие клинические проявления, как:
- онемение конечностей, снижение их чувствительности;
- нарушение мелкой моторики;
- ощущение «мурашек» в области плеч и шеи;
- судороги;
- хруст и щелчки при наклоне головы вниз;
- потеря силы в руках;
- ухудшение памяти и нарушения умственной деятельности.
Локализация
Шея, голова и плечи.

Диагностика
Выявление патологии по клиническим признакам невозможно, так как проявляемая картина очень похожа на другие заболевания, включая спондилолистез и остеохондроз. Диагностика основывается на результатах трех исследований, таких как:
- Магнитно-резонансная томография – показывает состояние шейного отдела позвоночника, уровень компрессии, а также степень повреждения нервных окончаний.
- Рентгенография – помогает оценить степень поражения позвонков, а также уровень их компрессии.
- Миелография – показывает, какие именно нервы повреждены, а также масштаб самого заболевания.
Лечение
Вылечить миелопатию крайне сложно. Для этого используются следующие методы:
- Медикаментозная терапия – помогает снизить болевые проявления. Используют анальгетики, НПВС и миорелаксанты.
- Физиотерапия – ускоряет процесс регенерации. Самыми эффективными методами является ударно-волновая терапия, магнитотерапия и иглорефлексотерапия.
- Ношение шейного воротника, который снижает степень компрессии. В данном случае важно носить его ровно столько, сколько прописал врач. Ношение воротника сверх рекомендованного времени может вызвать обратный эффект в виде ослабления мышц шеи.
В том случае, когда консервативная терапия не дала желаемого результата, проводят операцию.
Поврежденный участок позвонка иссекают, а выпячивающийся диск заменяют имплантом и ставят на правильное анатомическое место.
Аномальная кальцификация
 Кальций – это основной компонент, входящий в состав костной ткани. Когда его не хватает, кости становятся более рыхлыми, снижается их плотность и увеличивается риск перелома. Не менее опасно и обратное состояние – кальцификация, когда кальция настолько много, что он начинает накапливаться в соединительной ткани. В результате связочный аппарат уплотняется, а его подвижность резко снижается.
Кальций – это основной компонент, входящий в состав костной ткани. Когда его не хватает, кости становятся более рыхлыми, снижается их плотность и увеличивается риск перелома. Не менее опасно и обратное состояние – кальцификация, когда кальция настолько много, что он начинает накапливаться в соединительной ткани. В результате связочный аппарат уплотняется, а его подвижность резко снижается.
Вид боли
Боль тупая, ноющая. Пациент ощущает скованность движения, а также невозможность полноценного наклона и запрокидывания головы назад.
Неприятные ощущения могут усиливаться после длительного нахождения головы в неподвижном состоянии.
Локализация
Задняя и боковая поверхность шеи, плечи.
Диагностика
Патология диагностируется при помощи рентгенографии, на которой видно, что позвонки находятся в нормальном состоянии, а связочный аппарат поражен. Для уточнения диагноза и выявления очагов кальцификации используют МРТ или КТ. При наличии онемения конечностей требуется проведение миелографии, так как высока вероятность поражения нервных волокон.
Лечение
При наличии ярко выраженного болевого синдрома используют внутрисуставные блокады, когда обезболивающее вещество вводят непосредственно в межпозвоночное пространство, что позволяет получить мгновенный эффект. Дальнейшее лечение основывается на приеме НПВС и миорелаксантов, а также на проведении физиотерапевтических процедур, таких как:
- УВЧ;
- ударно-волновая терапия;
- магнитотерапия;
- иглорефлексотерапия;
- новокаиновый электрофорез.
Хлыстовая травма
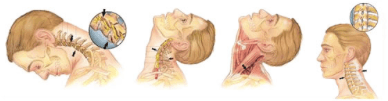 Патология характеризуется повреждением межпозвонковых суставов и связочного аппарата, развивающимся в результате резкого и молниеносного движения головы вперед и назад, траектория которого напоминает движение хлыста. Чаще всего хлыстовая травма развивается при:
Патология характеризуется повреждением межпозвонковых суставов и связочного аппарата, развивающимся в результате резкого и молниеносного движения головы вперед и назад, траектория которого напоминает движение хлыста. Чаще всего хлыстовая травма развивается при:
- занятиях спортом и соответствующих травмах и падениях;
- автомобильной катастрофе;
- нырянии в воду;
- падении с высоты.
Механизм развития хлыстовой травмы можно описать так: при приложении механической силы мышцы шеи максимально напрягаются, а само тело по инерции идет в противоположную сторону.
Образовавшийся диссонанс разнонаправленных движений вызывает разрушение костной и соединительной ткани.
Вид боли
Боль острая, сковывающая, нередко вызывающая развитие болевого шока. Присоединяются такие симптомы, как:
- потеря чувствительности рук и ног;
- чувство тепла в области шеи и затылка;
- головокружение и потеря сознания;
- тошнота и рвота;
- нарушение функционирования всего организма, вплоть до остановки сердца и прекращения дыхания.
Локализация
Очаг боли находится в шейном отделе позвоночника, но сама боль способна охватывать весь организм.
Диагностика
Опасность хлыстовой травмы при незначительной степени повреждения заключается в том, что ее первые признаки развиваются не сразу. Этот факт представляет собой смертельную угрозу, так как на фоне перенесенного шока человек может не ощущать боль, что в дальнейшем усугубит ситуацию. В обязательном порядке пациентам производят рентгенографию, чтобы оценить состояние позвонков. При необходимости может использоваться МРТ и КТ.
Электромиелография производится, если есть жалобы на онемение конечностей, парез и судороги.
Лечение
Первая помощь заключается в обездвиживании шеи, что достигается за счет ношения ортопедического воротника, снимающего компрессию. Далее проводится медикаментозная терапия, направленная на купирование болевого синдрома, а также на регенерацию поврежденных участков шейного отдела позвоночника. Купирование острой боли производится анальгетиками наркотической группы, поскольку простые анальгетики не способны оказать необходимый эффект. Далее применяют НПВС, миорелаксанты и витаминные комплексы. В случае развития нестабильности психики могут назначаться нейролептики и седативные препараты.
Физиотерапия и ЛФК способствуют скорейшей регенерации тканей, а также притоку крови к голове.
Массаж помогает снизить тонус мышц, укрепив их.
Болевой синдром в отдельно взятой мышце
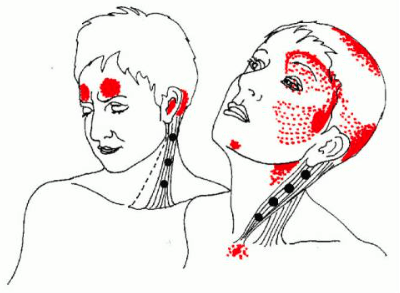 Миофасциальный синдром – одно из самых загадочных заболеваний, изучить которое до конца не удавалось еще никому. Объясняется оно наличием острого спазма мышечного волокна, который вызывает острую сковывающую боль не только в месте самого спазма, но и по ходу расположения мышечного волокна. Основная причина развития данной патологии – это сбои в проводимости нервных волокон. Когда импульс идет хаотично, мышца перестает выполнять свои привычные функции, сокращаясь там, где не следует.
Миофасциальный синдром – одно из самых загадочных заболеваний, изучить которое до конца не удавалось еще никому. Объясняется оно наличием острого спазма мышечного волокна, который вызывает острую сковывающую боль не только в месте самого спазма, но и по ходу расположения мышечного волокна. Основная причина развития данной патологии – это сбои в проводимости нервных волокон. Когда импульс идет хаотично, мышца перестает выполнять свои привычные функции, сокращаясь там, где не следует.
Главное отличие миофасциальных болей от других патологий в том, что это заболевание имеет триггерную точку – очаг боли, при надавливании на который болевой синдром лавинообразно усиливается.
Вид боли
Боль спастическая, острая, сковывающая. Может развиваться на фоне сильного переохлаждения организма, при нестабильном психоэмоциональном состоянии человека, а также при наличии сопутствующих патологий ЦНС.
Локализация
Область всего позвоночника, с преобладанием триггерных точек в шейном отделе.
Диагностика
Для выявления патологий проводимости нервных импульсов и самопроизвольного сокращения мышц используют электромиелографию в сочетании с рентгенографией, УЗИ, МРТ и КТ.
Лечение
Лечение в данном случае направлено на решение сразу двух задач: облегчить состояние пациента здесь и сейчас, а также выявить и устранить первопричину боли. Для снятия острых болевых ощущений используют НПВС и глюкокортикостероиды.
Дальнейшее лечение включает мануальную терапию, массаж и ЛФК.
Подвывихи фасеточных суставов
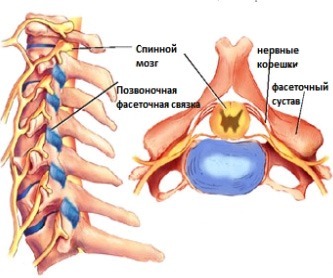 Подвывих фасеточного сустава является одним из следствий хлыстовой травмы, когда при сильном механическом воздействии голова движется в сторону, противоположную движению туловища. Подвывих опасен тем, что его крайне сложно диагностировать, а проявляемая скудная симптоматика и отсутствие ярко выраженной боли приводит к тому, что пациент длительное время терпит, обращаясь к врачу лишь на последних стадиях прогрессирования болезни.
Подвывих фасеточного сустава является одним из следствий хлыстовой травмы, когда при сильном механическом воздействии голова движется в сторону, противоположную движению туловища. Подвывих опасен тем, что его крайне сложно диагностировать, а проявляемая скудная симптоматика и отсутствие ярко выраженной боли приводит к тому, что пациент длительное время терпит, обращаясь к врачу лишь на последних стадиях прогрессирования болезни.
Вид боли
Боль ноющая, иногда простреливающая. Появляется исключительно при наклонах головы.
Сопровождается частой головной болью, мышечной слабостью и парезом конечностей.
Локализация
Внутренняя часть шеи, боковая наружная часть шеи, голова, плечи, лопатки.
Диагностика
Поскольку данную патологию довольно сложно диагностировать, больному рекомендуется пройти МРТ, где будет наиболее точно определено наличие подвывиха, а также степень компрессии близлежащих нервных корешков.
Лечение
Медикаментозная терапия направлена на снижение интенсивности боли и включает применение таких препаратов, как:
- НПВС: Нурофен, Ибуклин, Ибупрофен, Наклофен.
- Витаминные комплексы и хондропротекторы.
- Анальгетики неопиоидного ряда.
Высокую эффективность проявляет ношение фиксирующего воротника, а также физиотерапевтические процедуры. Массаж помогает восстановить питание поврежденных клеток, а физкультура способствует возвращению фасеточного сустава на его привычное место.
Особое место отводится мануальной терапии, в ходе которой специалист, воздействуя на определенные точки, может восстановить питание шейного отдела позвоночника путем устранения подвывиха.
Дискогенный болевой синдром
В данном случае боль возникает из-за смещения межпозвоночного диска. Причин этому масса: от физических нагрузок до длительного положения головы в неподвижном состоянии. В группу риска попадают люди, имеющие остеохондроз и артроз, что способствует нарастанию компрессии между позвонками, являющейся первопричиной развития выпячивания диска и развития межпозвоночной грыжи.
Болевой синдром возникает, когда тело диска выпячивается за пределы межпозвоночного пространства, оказывая повышенное давление на близлежащие нервные окончания.
Вид боли
Боль острая, покалывающая, пронизывающая. Усиливается при движении головой.
Локализация
Шея.
Диагностика
Для выявления дискогенного болевого синдрома проводят рентгенографию, которая показывает наличие выпячивания диска за пределы межпозвоночного пространства.
Лечение
В данном случае важно зафиксировать шею в неподвижном положении, после чего начать медикаментозную терапию, направленную на снижение боли, воспалительного процесса и раздражения корешков нервов.
Спондилез шеи
Патология представляет собой деструктивные процессы в костной ткани позвонков шейного отдела, приводящие к их деформации. Одной из причин заболевания может послужить кальцификация, когда на поверхности позвонков образуются костные наросты, ограничивающие подвижность шейного отдела.
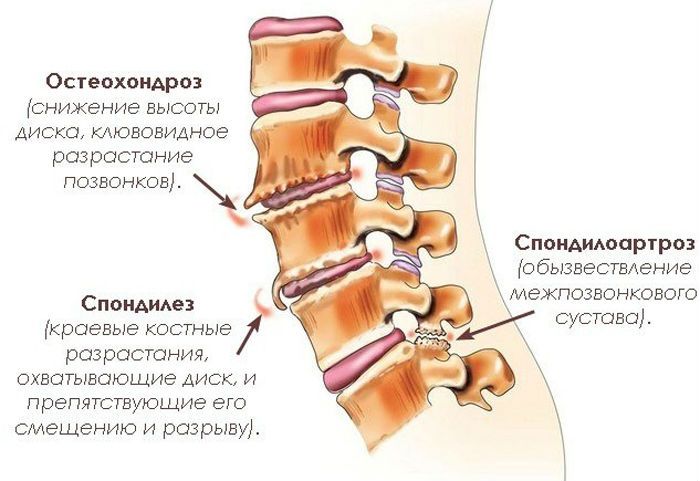
Образовавшиеся остеофиты не только ограничивают подвижность самой шеи, но и оказывают раздражающий эффект на близлежащие соединительные ткани и нервные волокна.
Вид боли
Боль ноющая, при повороте и наклоне головы проявляется характерный хруст и щелчок. Могут присоединяться и такие симптомы, как:
- отечность и покраснение мягких тканей шеи;
- головокружение и тошнота;
- снижение умственной активности;
- проблемы с памятью.
Локализация
Шея и плечевой отдел.
Диагностика
Наличие костных наростов хорошо визуализируется на рентгенограмме, но для более детального исследования их параметров, причин возникновения и скорости образования прибегают к МРТ.
Несмотря на то, что эта процедура дорогостоящая, ее результаты обладают наивысшей точностью, а также позволяют составлять прогнозы.
Лечение
В данном случае медикаментозная терапия позволяет исключительно убрать болевой синдром. Устранить костные наросты можно только с помощью хирургического вмешательства. Одним из вариантов безоперационного лечения является ударно-волновая терапия, но ее эффективность проявляется только на начальных этапах прогрессирования болезни.
Растяжение шейных мышц
Растяжение мышц шеи возникает в том случае, когда человек постоянно испытывает повышенные физические нагрузки, при этом в его организме имеется дефицит эластина и коллагена. Эти два важных белковых компонента, которые входят в состав соединительной ткани, обеспечивают мышцам способность растягиваться при нагрузках, возвращаясь затем в привычное положение. Растяжение шейных мышц – это пограничное состояние, возникающее как у тех, кто злоупотребляет физическими нагрузками, так и у тех, кто полностью их игнорирует. Важную роль также играет питание.
Низкобелковый рацион, где преобладают углеводы и жиры, способствует снижению эластичности мышц.
Вид боли
Ноющая, тянущая, сковывающая.
Локализация
Область шеи и плечевого пояса.
Диагностика
Диагноз ставят на основании первичного осмотра и рентгенографии, которая исключает вероятность развития сопутствующих патологий костной ткани позвоночника.
Лечение
Используют крема и мази из групы НПВС (Диклофенак, Наклофен, Нимид), сухое тепло, покой.
Болезненные ощущения проходят через 3-5 дней.
Неправильное положение тела во время отдыха
 Многие замечали, что просыпаются утром в том же положении, в котором и заснули. Результат – боли в шее. Дело в том, что при отсутствии движения во время сна все обменные процессы замедляются, поэтому высока вероятность развития судорог и онемения конечностей. Шея страдает не меньше. Утренняя боль в шее свидетельствует о спазме мышечного аппарата.
Многие замечали, что просыпаются утром в том же положении, в котором и заснули. Результат – боли в шее. Дело в том, что при отсутствии движения во время сна все обменные процессы замедляются, поэтому высока вероятность развития судорог и онемения конечностей. Шея страдает не меньше. Утренняя боль в шее свидетельствует о спазме мышечного аппарата.
Вид боли
Сковывающая, ноющая, простреливающая. Боль усиливается при наклоне головы или ее повороте.
Отсутствие неприятных ощущений диагностируется при повороте головы в ту сторону, на которой производился отдых.
Локализация
Шея и плечи.
Диагностика
Диагноз можно поставить самостоятельно без каких-либо особых знаний и навыков, сопоставив происходящее с проявляющейся симптоматикой. Для его подтверждения можно пройти рентгенографию, чтобы убедиться в отсутствии патологий шейного отдела позвоночника.
Лечение
Согревающие мази и крема, которые наносятся на больное место, позволят избавиться от боли уже через 3-5 дней.
Эффективен в данном случае массаж, а также гимнастика, помогающая разработать мышцы.
Другие причины
Боль в шее при наклоне головы назад или вперед могут также провоцировать следующие факторы:
- неправильная осанка и наличие искривлений позвоночника в области шейного отдела;
- поднятие тяжестей и физические нагрузки сверх нормы;
- воспалительный процесс в лимфатических узлах;
- кривошея;
- менингит и другие вирусные заболевания, поражающие мышечные структуры;
- опухоли головного мозга;
- шейная киста;
- тиреоидит.
В каком случае немедленно к врачу?
В некоторых ситуациях промедление с обращением за квалифицированной помощью может стоить человеку очень дорого. Не стоит откладывать диагностику, если:
- боль проявляется в одно и то же время;
- боль настолько сильная, что появляется головокружение, тошнота и рвота;
- с той стороны шеи, где ощущается боль, появляется уплотнение, которое при пальпации дает сильные боли;
- затылок горит, а шея увеличилась в размерах;
- невозможно повернуть голову, а если запрокинуть ее назад, то ухудшается зрение.
Эти симптомы могут указывать на развитие очень опасных заболеваний, диагностику и лечение которых требуется осуществить в кратчайшие сроки.
Длительное терпение боли, а также прием обезболивающих препаратов может устранить неприятные ощущения лишь на некоторый период времени, но в целом это не решает проблему.
Первая помощь
Больному следует обеспечить покой, так как боли в шее часто сопровождаются головной болью. Можно сделать легкий массаж воротниковой зоны с обезболивающими мазями на основе НПВС. При сохранении болевого синдрома и отсутствии облегчения показана немедленная консультация специалиста.
Таким образом, боль в шее при наклоне головы вперед или назад может проявляться как после неудобного положения тела во время сна, так и при наличии серьезных патологий опорно-двигательного и мышечного аппарата. Не рекомендуется заниматься самолечением, так как некоторые заболевания могут маскироваться, проявляя идентичную симптоматику.
Только ранняя диагностика и соблюдение рекомендаций специалиста позволят сохранить здоровье и в кратчайшие сроки избавиться от болезненных ощущений.
Обязательно посмотрите видео на эту тему
На заметку
- Боль в шее при наклоне головы не всегда может быть обусловлена патологическим процессом, но необходимо знать признаки серьезных заболеваний.
- Сквозняки, неправильное положение тела, работа за компьютером могут провоцировать боли.
- Радикулопатия (ущемление нервных корешков): острая, простреливающая, сковывающая боль, отдает в плечи, голову, руки, усиливается при поворотах головы и кашле, онемение, головные боли, головокружение, шум в ушах, скованность движений.
- Спондилогенная миелопатия (деструктивные процессы в позвонках): ноющая или покалывающая боль, иррадиирующая в голову и плечи, невозможность поворота головы из-за интенсивной боли, онемение конечностей, покалывание, судороги, ухудшение памяти.
- Аномальная кальцификация: тупая и ноющая боль в задней и боковой поверхности шеи, скованность движений.
- Хлыстовая травма (авария, спорт, ныряние, падение): острая, сковывающая боль, головокружение, потеря сознания, потеря чувствительности, нарушения дыхания, тошнота, рвота.
- Миофасциальный синдром: острая, спастическая, сковывающая боль по всему позвоночнику с наличием триггерных точек, при надавливании на которые боль резко усиливается.
- Подвывихи фасеточных суставов (последствия хлыстовой травмы): ноющая, простреливающая боль при наклонах головы, головная боль, мышечная слабость.
- Дискогенный болевой синдром (смещение межпозвоночного диска): боль в шее, острая, пронизывающая, усиливающаяся при движении головой.
- Спондилез шеи: ноющая боль, при повороте головы — хруст, щелчок, головокружение и тошнота, ухудшение памяти.
- Растяжение шейных мышц: боль в шее и плечевом поясе, ноющая, тянущая, сковывающая.
- Прочие причины: искривление позвоночника, кривошея, повышенные физические нагрузки, тиреоидит, лимфаденопатия, менингит, миозит, опухоли головного мозга, киста.
- Диагностика: рентгенография, КТ, МРТ, миелография, ЭМГ.
- Лечение: в зависимости от причины -медикаментозное, физиотерапия, массаж, ЛФК, хирургическое вмешательство.