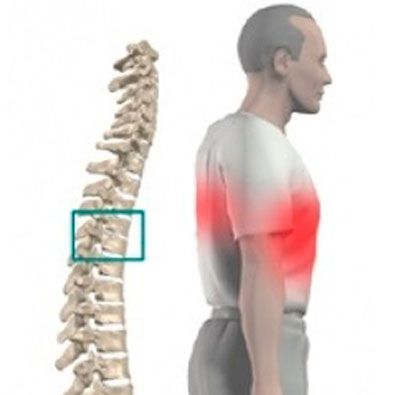
 Грудной радикулит – это воспаление или зажим окончаний спинномозговых нервов в грудном отделе позвоночника. Довольно редкий недуг, которым чаще всего страдает мужская часть населения в возрасте от 40 до 60 лет.
Грудной радикулит – это воспаление или зажим окончаний спинномозговых нервов в грудном отделе позвоночника. Довольно редкий недуг, которым чаще всего страдает мужская часть населения в возрасте от 40 до 60 лет.
Главный признак – острая или приступообразная боль в спине, локализующаяся в районе грудной клетки, носит опоясывающий характер и распространяется по ходу межрёберных нервов (от спины к переднему отделу грудины). Мучительные боли усиливаются при вдохе, кашле, движении, появляются болевые точки – участки тела, при нажатии на которые болезненные ощущения усиливаются или, наоборот, может проявиться потеря чувствительности. Также имеет место иррадиация боли в надплечье, руку, наблюдается спазм мышц.
Грудной радикулит можно спутать с межрёберной невралгией, однако радикулит позвоночника имеет свою дополнительную симптоматику, в зависимости от места локализации пораженных корешков.
- Это могут быть:
- проблемы с глотанием пищи, пациент жалуется на «комок в горле»;
- нарушения в работе желудка, кишечника, желчного пузыря, проявляющиеся в виде тошноты, рвоты, боли в правом подреберье – симптом «острого живота»;
- если поражение нервных окончаний произошло на уровне сердечной мышцы левой части грудины, сильная боль может сопровождаться онемением руки, учащенным сердцебиением — симптоматика, подобная стенокардии
- симптомы правостороннего грудного радикулита схожи с признаками легочных заболеваний (плеврит, воспаление легких).
В связи с проявлениями разной симптоматики, его часто называют корешковым синдромом.
- Причины развития и виды грудного радикулита
- Лечение грудного радикулита.
- Лечение народными средствами
- Медикаментозное лечение.
- Нестероидные противовоспалительные препараты
- Витаминные комплексы
- Миорелаксанты
- Хондропротекторы
- Мази и пластыри
- Физиотерапевтические процедуры.
- Хирургия.
- Лечебная физкультура.
- Осложнения.
Причины развития и виды грудного радикулита
- Причинами, вызывающими данное состояние, могут стать:
- остеохондроз, сколиоз;
- травмы, вывихи в позвоночном столбе;
- переохлаждение, вирусная инфекция;
- болезнь Бехтерева, ревматоидный артрит;
- опухоли, метастазы.
- Грудной радикулит, в зависимости от причины возникновения, делится на:
- Первичный (неврологический) – корешковый синдром развился в результате вирусного или бактериального заболевания организма и носит острый характер. Больной описывает мучительные боли, как «кол в спине». Этот вид радикулита, при устранении источника, повлекшего его развитие, проходит через 10-14 дней.
- Вторичный (невротический) – источником радикулита стали недуги самого позвоночника: искривления, травмы, опухоли. Такой тип болезни приобретает хронический характер с частыми рецидивами.
Многообразные симптомы радикулита грудного или шейно-грудного отдела не дают возможность сразу поставить диагноз, поэтому на вопрос чем лечить возникшие боли может ответить только специалист, и то после проведения полного обследования. В первую очередь исключаются болезни со схожими признаками, а затем с помощью дополнительных клинических методов (пальпация, общий анализ крови, рентгенография, компьютерная томография, магнитно-резонансная томография) ставится диагноз и назначаются способы излечения.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>
Поставить диагноз, выявить причины развития и подобрать адекватное лечение может только врач.
Лечение грудного радикулита.
В первую очередь необходимо купировать болевой синдром, устранить спазм мышц. Далее терапия направлена на снятие антифлогистических процессов в нервных корешках, улучшение микроциркуляции и обмена веществ, восстановление волокон нервных окончаний.
Лечение народными средствами
 К альтернативной медицине прибегают с целью уменьшения болевого синдрома, воспаления, устранения спазмов. При достигшем облегчении больной должен обязательно проконсультироваться с терапевтом для выявления источников болезни, их устранения и дальнейшей профилактики.
К альтернативной медицине прибегают с целью уменьшения болевого синдрома, воспаления, устранения спазмов. При достигшем облегчении больной должен обязательно проконсультироваться с терапевтом для выявления источников болезни, их устранения и дальнейшей профилактики.
- Для лечении данного недуга применяют:
- Компрессы из тёртого картофеля, чеснока или редьки. Полученную кашицу прикладывают к больному месту на несколько часов, покрыв целлофаном и укутав шерстяным изделием.
- Медово-горчичный компресс: растереть болевой участок медом, покрыть несколькими слоями марли, сверху поставить горчичники и хорошо укутать на 2-3 часа.
- Растирки. Болезненное место натирают камфорным, пихтовым маслом, настойкой эвкалипта, прополиса.
- Ванны с хреном. Натертый хрен положить в мешочек, опустить в горячую воду (38-39 градусов) в ванну. Процедуру проводить перед сном.
- Ванны с сосной: килограмм побегов залить литром воды. Кипятить 10 минут, настоять 2 часа, добавить настой в ванну.
При использовании средств народной медицины необходимо помнить о существовании противопоказаний (аллергические реакции, индивидуальная непереносимость и др.), с которыми следует ознакомиться перед применением.
Как лечить межрёберную невралгию с помощью народной медицины узнайте здесь.
Какие методы применяли наши предки для избавления от грыжи поясничного отдела расскажем в данной статье: /bolezni/gryzha/lechit-doma.html#i
Медикаментозное лечение.
Излечение медикаментами включает в себя прием нестероидных противовоспалительных препаратов в форме таблеток или инъекций, витаминных препаратов группы В, а также применение согревающих мазей, пластырей.
Нестероидные противовоспалительные препараты
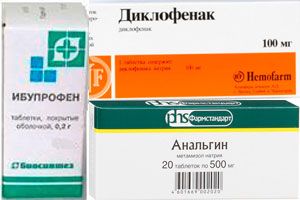 Диклофенак: по 100 мг раз в сутки;
Диклофенак: по 100 мг раз в сутки;Ибупрофен: по 1 таблетке 2 раза в день, в течение 10-14 дней.
Анальгин, Аспирин по 1-2 гр. в сутки на 3 приема.
Применяются при первых болезненных ощущениях, не требуют назначения врача. Противопоказанием к применению являются заболевания желудочно-кишечного тракта.
Нестероидные препараты в виде уколов назначаются врачом, при сильном болевом синдроме, на короткий курс, в связи с возможными побочными эффектами. Помогают лишь временно купировать боль, так как не устраняют первопричину недуга.
Инъекции Диклофенака проводят внутримышечно один раз в сутки, не более 2 дней.
Инъекции Анальгина внутримышечно, внутривенно по 250 — 500мл 3 раза в день.
Новокаиновые блокады проводятся врачом для быстрого снятия острого болевого синдрома.
Витаминные комплексы
 Витамины группы В прописываются врачом, как дополнительное средство к основному лечению.
Витамины группы В прописываются врачом, как дополнительное средство к основному лечению.
Инъекции Нейрорубина, продолжительность: 30 дней, по 3 мл лекарства вводить внутримышечно 1 раз в сутки. Курс: 10 дней.
После принимать Нейровитан: по 1 шт. 3 раза в день.
Миорелаксанты
 Толпирил сначала назначают в инъекциях: 1 мл лекарственного средства внутримышечно 2 раза в день. Курс: 10 дней. Далее лекарство принимают в форме таблеток по 1 шт. 1 раз в сутки на протяжении месяца.
Толпирил сначала назначают в инъекциях: 1 мл лекарственного средства внутримышечно 2 раза в день. Курс: 10 дней. Далее лекарство принимают в форме таблеток по 1 шт. 1 раз в сутки на протяжении месяца.
Назначается терапевтом при остром болевом синдроме и сильных спазмах мышц.
Хондропротекторы
 Инъекции Хондроитин сульфата: 1 мл вводить внутримышечно через день. Курс: 20 — 25 уколов.
Инъекции Хондроитин сульфата: 1 мл вводить внутримышечно через день. Курс: 20 — 25 уколов.
Препарат содержит хондроитин – вещество с анальгезирующим действием, снимает воспаление, восстанавливает повреждённую ткань. Уколы прописываются врачом. Дополнительные формы лекарственного вещества выпускаются в виде таблеток, мазей.
Мази и пластыри
 Противовоспалительные обезболивающие мази: Фастум гель, Вольтарен, Нурофен гель — угнетают вещества, вызывающие симптомы воспаления. Применять до 4 раз в день.
Противовоспалительные обезболивающие мази: Фастум гель, Вольтарен, Нурофен гель — угнетают вещества, вызывающие симптомы воспаления. Применять до 4 раз в день.
Согревающие мази: Финалгон, Капсикам, Гевкамен, благодаря раздражающему эффекту улучшают кровообращение, быстро купируют боль. Втирать 3 раза в сутки.
Разогревающие мази на основе пчелиного и змеиного ядов: Випросал, Вирапин наносить на беспокоящий участок 2 раза в сутки 10 дней. Увеличивают проницаемость сосудов, тем самым быстро снимают отек и боль. Не требуют назначения врача, однако перед использованием необходимо убедиться в отсутствии аллергических реакций организма на компоненты.
Пластырь с содержанием Вольтарена, Фастумгеля или Олтена. Прикладывается в виде аппликаций к грудному отделу позвоночника на всю ночь. Курс: 10 аппликаций. По такой же схеме применяется перцовый пластырь.
Физиотерапевтические процедуры.
Физиотерапия назначается врачом и основывается на воздействии какого-либо физиологического фактора на организм человека, в результате чего происходит восстановление поврежденных анатомических структур.
В следующих статьях узнайте, с помощью каких физиотерапевтических процедур можно лечить грыжу поясничного отдела позвоночника и межрёберную невралгию.
Хирургия.
При отсутствии положительных результатов терапии народными или медикаментозными средствами, врач назначает хирургическое вмешательство. Под общим наркозом, операционный метод дает возможность устранить сдавливание нервных окончаний.
Лечебная физкультура.
Физкультура — профилактический метод, позволяющий избежать последующих рецидивов. Упражнения помогают укрепить позвоночник, повысить его эластичность, улучшить обмен веществ, кровообращение, тем самым приостановить воспалительные процессы.
Лечебная гимнастика назначается врачом и проводится в стадии ремиссии, когда снят острый болевой синдром. Комплекс упражнений разрабатывается специалистом, в зависимости от степени и особенностей протекания болезни. Большая часть упражнений проводится лёжа на спине, без резких движений, наклонов. При появлении дискомфорта, боли следует прекратить выполнять упражнение.
Осложнения.
При несвоевременном обращении к врачу или неправильно подобранной терапии грудного радикулита, болезнь приобретает хронический характер. Вследствие продолжительного поражения нервных корешков, наблюдается атрофия тканей, болезненные симптомы проявляются всё чаще и становятся продолжительней. Опасное для жизни осложнение грудного паралича – паралич диафрагмы, следствием которого становится удушье.
Только своевременное обращение к врачу, грамотно подобранное лечение и профилактика заболевания, помогут избежать корешкового синдрома и сделать вашу жизнь здоровой и комфортной!