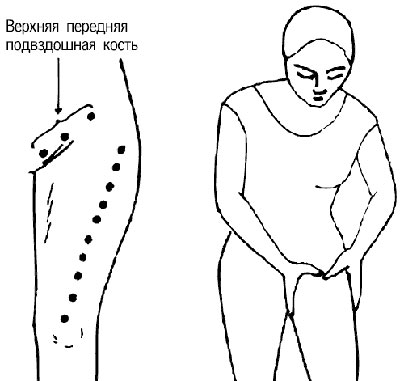
 Боль, распространяющаяся по передней поверхности бедра, может возникать в результате:
Боль, распространяющаяся по передней поверхности бедра, может возникать в результате:
- изменений в суставах, связках;
- повреждений, заболеваний мышц;
- патологии внутренних органов – стенокардия, язвенная болезнь желудка, холецистит, эндометриоз, проктит, мочекаменная болезнь;
- психогенных факторов;
- метастазов, онкологических процессов;
- сосудистых проблем.

В рамках одной статьи мы не можем рассмотреть все возможные причины данного вида боли, поэтому остановимся на тех, которые связаны с болезнями опорно-двигательного аппарата.
Основные заболевания
Итак, причиной боли в рассматриваемой нами области обычно являются:
- поражение корешков L3 и/или L4 в результате остеохондроза пояснично-крестцового отдела позвоночника;
- воспаление подвздошно-поясничной мышцы;
- болезнь Бернгардта-Рота;
- растяжение мышц.
Ниже подробно рассмотрим причины появления и механизмы развития болевого синдрома. От этих составляющих зависит характер обследования и лечения каждого конкретного заболевания.
Поражение корешков L3 и/или L4
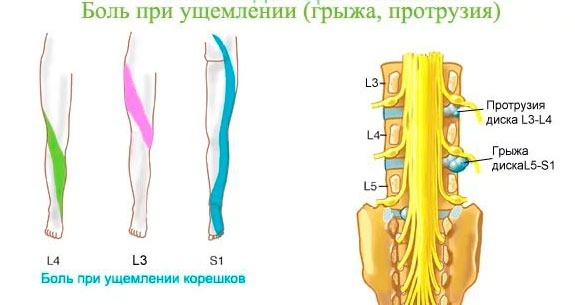 Самое распространённое заболевание у человека – это остеохондроз. В связи с тем, что при данной патологии страдают и позвонок, и межпозвонковый диск, и суставы, и нервные корешки, клиника боли очень разнообразная. Проявления заболевания зависят от стадии болезни, выраженности процесса, уровня поражения.
Самое распространённое заболевание у человека – это остеохондроз. В связи с тем, что при данной патологии страдают и позвонок, и межпозвонковый диск, и суставы, и нервные корешки, клиника боли очень разнообразная. Проявления заболевания зависят от стадии болезни, выраженности процесса, уровня поражения.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>
Причины:
- наследственная предрасположенность;
- малоподвижный образ жизни;
- неправильное питание, избыточная масса тела и другие.
Основные симптомы:
- Сначала возникает ноющая боль в пояснице, которая может никуда не стрелять. Присоединяется ограничение подвижности, что свидетельствует о вовлечении в процесс мышц, сосудов, суставов.
- Как только патологический процесс начинает затрагивать корешок, возникает острая нестерпимая боль в ноге, расположение которой зависит от уровня повреждения позвоночного столба.
- Если грыжа диска расположена между третьим и четвёртым позвонками, т. е. в межпозвонковом промежутке L3-L4, то боль чувствуется в передней части бедра. Первично возникшая боль в ноге служит сигналом тревоги, свидетельствующим о том, что надо искать её причину. Достаточно долго боль в ноге может быть единственным симптомом.
- По мере прогрессирования процесса, увеличения размеров межпозвонковой грыжи возникают чувствительные нарушения. Нарушения чувствительности характеризуются появлением ощущения беганья мурашек или покалывания иголочками.
- Когда вовлекается верхняя часть корешка, то присоединяются двигательные расстройства – снижение рефлексов, слабость мышц нижней конечности.
Если раньше остеохондроз был проблемой пожилых людей, то сейчас – это болезнь века, которая встречается в любом возрасте, даже у подростков. Лица любого пола в равной степени часто страдают этим заболеванием.
Лечение необходимо получать у невролога после дообследования:
- Рентгенография поясничного отдела позвоночника, при необходимости с функциональными пробами для исключения патологической подвижности отдельных сегментов позвоночного столба.
- МРТ поясничного отдела, которая позволит увидеть протрузию или грыжу межпозвонкового диска, степень её выбухания в просвет позвоночного канала, степень сдавления нервных корешков.
- При необходимости выполняется СКТ поясничного отдела. Цель – вычислить ширину просвета позвоночного канала на поражённом уровне, определить, имеется ли абсолютный или относительный стеноз.
Лечение:
- Нестероидные противовоспалительные средства (НПВС): Целекоксиб, Ациклофенак, Нимесулид, Аркоксиа, Ибупрофен.

- Витамины группы В – Цианокобаламин в комбинации с Лидокаином, Пиридоксином, Тиамином.
- Аскорбиновая кислота, которая нормализует проницаемость сосудистой стенки, уменьшает явления небактериального воспаления.
- Сосудистые средства – Пентоксифиллин, Кавинтон.
- Препараты, уменьшающие напряжение периферических мышц, – Мидокалм, Сирдалуд, Баклофен.
- Хондропротекторы – препараты, улучшающие питание и восстанавливающие хрящевую ткань, например Алфлутоп, Цель Т.
- Местно — мази и гели с нестероидными противовоспалительными средствами.
- При отсутствии противопоказаний — физиолечение, массаж, иглорефлексотерапия, лечебная физкультура, плавание в бассейне.
- Санаторное лечение.
Синдром подвздошно-поясничной мышцы
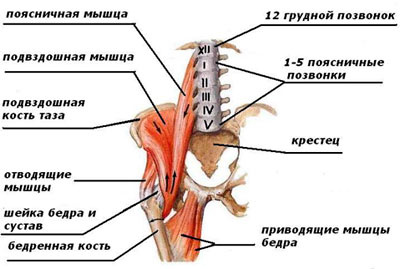 Подвздошно-поясничная мышца состоит из следующих образований:
Подвздошно-поясничная мышца состоит из следующих образований:
- большая поясничная мышца;
- подвздошная мышца.
На переднюю поверхность бедра мышца выходит из-под пупартовой связки, огибает спереди тазобедренный сустав, крепится к бедренной кости. Участвует в создании мышечного каркаса задней поверхности брюшной полости. На каждом из вышеперечисленных участков мышц может возникнуть болевой синдром.
Функции мышцы:
- сгибает ногу в тазобедренном суставе;
- вращает бедро кнаружи;
- стабилизирует корпус во время наклона вперёд.
Заболевание возникает как отголосок патологического процесса в тазобедренном суставе, при растяжении, аномалии строения поясничного отдела позвоночника, сколиотической и травматической его деформации.
Основные симптомы:
- ломящая поясничная боль, которая может отдавать в область паховой связки, в переднюю часть бедра;
- усиление боли происходит в положении лёжа на животе, при длительной ходьбе, поворотах туловища;
- продолжительная боль ведёт к перекосу таза, функциональному укорочению ноги, усилению прогиба поясницы;
- при развитии данной патологии вслед за деформацией таза, тазобедренного сустава, появляется сколиоз;
- человек не может прогнуться назад, но зато с лёгкостью наклоняется вперёд;
- больной лежит в вынужденном положении – на боку с согнутой и приведённой к животу ногой;
- на передней и внутренней поверхности бёдер появляются ощущения беганья мурашек, ощущение то холода, то жара;
- сила ноги снижается, что хорошо ощущается во время ходьбы: нога периодически ослабевает и подкашивается.
Если проблемой не заниматься, то со временем пациент не сможет ходить, т. к. при разгибании бедра появляется нестерпимая боль в пояснице, паховой связке, на передней поверхности бедра.
Аналогично развивается болевой синдром при артрите, остеохондрозе, спондилите, что определённым образом влияет на ход обследования.
Диагностика:
- спондилография – на рентгенограммах видна уплотнённая поясничная мышца, искривлённый позвоночник;
- МРТ — усиление сигнала между вторым и четвёртым поясничными позвонками от поясничной мышцы;
- ЭНМГ.
Медикаменты назначает врач, в зависимости от причины появления заболевания. Большая устойчивость к медикаментозной терапии, стойкость болевого синдрома, склонность к рецидивам требуют серьёзного отношения к вопросу назначения комплексной терапии:
- Основная задача — снять болевой синдром, чтобы не перевести процесс в хронический. В данной ситуации хороший эффект даёт Лирика.
- Противоотёчная терапия – Диакарб, Фуросемид, Гипотиазид.
- При применении мочегонных препаратов необходимо назначать Аспаркам, Панангин.
- Постизометрическая релаксация.
- Блокады.
- Физиолечение, массаж, иглорефлексотерапия.
Первоначально необходимо обратиться к врачу-неврологу. Когда присоединяется боль в тазобедренном суставе, может понадобиться консультация травматолога-ортопеда.
Болезнь Бернгардта-Рота
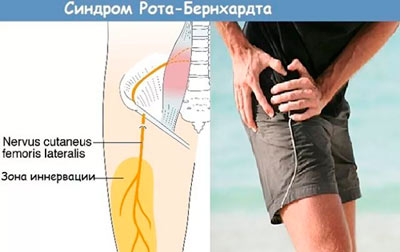 Данное заболевание является одной из разновидностей туннельных синдромов, которые развиваются при сдавлении, нарушении кровоснабжения крупных нервных стволов. Периодически компрессионно-ишемические невропатии ошибочно трактуются как проявления остеохондроза, заболеваний суставов, артерий и вен нижних конечностей.
Данное заболевание является одной из разновидностей туннельных синдромов, которые развиваются при сдавлении, нарушении кровоснабжения крупных нервных стволов. Периодически компрессионно-ишемические невропатии ошибочно трактуются как проявления остеохондроза, заболеваний суставов, артерий и вен нижних конечностей.
Причины:
- ущемление бедренного нерва под паховой связкой тугой одеждой;
- травматизация нерва на бедре, например, о край стола, которая приводит к нарушению его кровоснабжения.
Основные симптомы:
- Ноющая, постоянная или периодически возникающая внезапная, резкая, острая боль. Самый разнообразный характер боли сопровождается ощущением жжения по передней и наружной бедренной поверхностям. Может быть односторонняя или с двух сторон.
- Чувство беганья мурашек, покалывания иголками по передней и внешней поверхностям бедра. При прикосновении к коже ощущается онемение этой же зоны.
- Боль усиливается при ходьбе и длительном стоянии на ногах.
- Преобладают нарушения чувствительности. Движения не нарушены, слабости в ногах нет.
- При прощупывании под паховой связкой определяется очень сильная боль в зоне выхода нерва на переднюю поверхность бедра.
- В случае возникновения боли из-за сдавления, она, как правило, носит очень интенсивный характер и заставляет больного быстро обратиться за медицинской помощью. Когда преобладает ишемия нерва, то наряду с умеренным болевым синдромом имеются нарушения чувствительности и со временем присоединяется атрофия мышц передней поверхности бедра.
Для правильной постановки диагноза необходимо обращение к врачу-неврологу, будет назначена электронейромиография (ЭНМГ) для определения уровня поражения. После диагностического этапа и подтверждения диагноза будет назначено специфическое лечение.
Основные направления лечения:
- Исключить источник сдавления, например, прекратить носить сдавливающее нижнее бельё.
- Противосудорожные средства – Тебантин, Примидон, Финлепсин, Фенитоин, Радедорм.
- Витамины группы В – Комбилипен, Мильгамма, Нейромультивит.
- Средства для улучшения микроциркуляции – Трентал, Вессел Дуэ Ф.
- Для нормализации венозного оттока применяются Детралекс, Троксерутин, Флебодиа.
- Препараты, уменьшающие напряжение периферических мышц, – Мидокалм, Сирдалуд, Баклофен.
- Местно — мази и гели с нестероидными противовоспалительными средствами.
- При отсутствии противопоказаний — физиолечение, ДДТ, СМТ, электрофорез, дарсонваль, магнитотерапия.
- Иглорефлексотерапия.
- Санаторно-курортное лечение.
Растяжение мышц
 Растяжение мышц передней поверхности бедра возникает после интенсивной физической нагрузки, перетренированности, выполнения нехарактерных, непривычных движений, направленных на растяжение мышцы. При этом целостность мышечных волокон не страдает.
Растяжение мышц передней поверхности бедра возникает после интенсивной физической нагрузки, перетренированности, выполнения нехарактерных, непривычных движений, направленных на растяжение мышцы. При этом целостность мышечных волокон не страдает.
При растяжении имеются следующие признаки:
- припухлость;
- болезненность;
- синяк;
- нарушение функции.
Если попросить человека повторить то движение, при котором он получил травму, то болевой синдром будет усиливаться.
Отличие растяжения от разрывов характеризуется специфическими симптомами:
- синяк очень больших размеров, значительно превышающих зону повреждения;
- могут появиться ненормальные движения в зоне разрыва, сопровождающиеся хрустом или скрипом;
- значительное нарушение функции, например, нарушение способности опереться на ногу;
- оторванная в месте крепления мышца может определяться в виде выпячивания под кожей.
При наличии подозрения на растяжение человек обращается к травматологу. Доктор назначает рентгенографию, чтобы исключить наличие перелома в зоне наибольшей болезненности. Используется УЗИ мягких тканей, которое позволяет увидеть:
- отёк мышцы, характерный для ушиба;
- разрыв сухожилий и связок.
Специфических УЗИ признаков растяжения не существует, т. е. отсутствие объективных признаков ушиба, разрыва, открытых ран, скорее всего, свидетельствует о растяжении мышц.
Такое, на первый взгляд, простое для диагностики и лечения состояние, как растяжение мышц передней поверхности бедра, может таить большие опасности. Необходимо при возникновении боли в этой части бедра помнить, что она может маскировать опасные онкологические, воспалительные, дистрофические процессы.
Дополнительные данные истории заболевания и динамики развития процесса, которые позволят заподозрить серьёзную проблему:
- наличие травмы в прошлом;
- перенесённые онкологические заболевания;
- приём гормональных препаратов, в том числе с ингаляциями;
- внутривенное употребление наркотических средств;
- появление боли без предшествующей травмы, нарастание её со временем и в положении лёжа;
- сниженный иммунитет;
- наличие недомогания, незначительно повышенной температуры тела, необъяснимое падение массы тела.
Если при обращении к врачу исключены все опасные заболевания, которые могли послужить причиной появления боли в передней части бедра, то можно связать её с растяжением. Для назначения терапии необходимо обратиться к травматологу-ортопеду.
В острый период травмы к пострадавшему месту прикладывают холод по следующей схеме: полчаса держать холод, затем убирать на 30 минут и так повторять 3 раза. При этом человек должен лежать с приподнятой ногой, чтобы уменьшить отёк мягких тканей. Тепловые процедуры начинают через 4-5 дней после травмы с целью ускорения рассасывания кровоизлияний, предотвращения образования рубцов и спаек, заживления.
Лечение растяжения местными противовоспалительными, согревающими мазями, кремами, гелями:
- Мазь – Апизартрон, Вирапин, Гэвкамен, Индометацин и др.
- Крем – Долгит, Кетонал, Хондрекс.
- Гель – Фастум гель, Дикловит, Долобене.
В каких случаях немедленно к врачу?
Обращение к врачу позволит не просто убрать болевой синдром, но и выяснить причину его возникновения, пролечить основное заболевание, ставшее причиной появления боли и дискомфорта.
Обращение к врачу необходимо всегда, когда впервые возникает боль спереди бедра, независимо от того, какими симптомами она сопровождается. Основной перечень жалоб и проявлений, которые должны насторожить больного и при которых следует немедленно обратиться к врачу:
- любой характер боли в передней группе мышц бедра;
- наличие в прошлом травмы бедра или поясничного отдела позвоночника;
- появление неприятных тянущих ощущений после физической нагрузки или поднятия тяжести;
- сочетание болевого синдрома с онемением ноги или слабостью в мышцах нижней конечности;
- присутствие прострелов или скованности в ноге с воспалительными изменениями в коленном суставе, проявляющимися увеличением его в размерах, повышением местной кожной температуры над суставом;
- боль в бедре в сочетании с похолоданием стопы, хромотой при ходьбе;
- боль по передней поверхности бедра одной или обеих ног и температура тела выше 37 °С;
- постоянное или периодически возникающее онемение в передней части бедра;
- постоянная или волнообразная боль в ноге, чередование ремиссий и обострений в сочетании с отёками или без них.
При обострении хронической боли доктор поможет подобрать грамотную лечебную тактику, остановить прогрессирование процесса и помочь полностью избавиться от болезни.
При наличии известной хронической проблемы в виде соматической патологии, которая даёт обострения 2 раза за год, весной и осенью, надо обращаться к доктору, не дожидаясь обострения. Всегда надо помнить, что предупреждение обострения облегчит страдания человека и снизит затраты на лечение.
Независимо от причины возникновения боли, для успешного её лечения необходим щадящий режим, ограничение физической нагрузки и эмоциональный покой.
Скорая помощь в домашних условиях
При возникновении боли в передней части бедра необходимо оценить, какими симптомами сопровождается боль, страдает ли чувствительность, движения. Если боль носит изолированный характер, не сопровождается неврологическими расстройствами, не затрудняет движения, то можно до визита к врачу принять:
- Нестероидные противовоспалительные средства (НПВС).
- Витамины группы В.
В качестве НПВС внутримышечно вводится Вольтарен, Мовалис или Ксефокам по 3 мл однократно за сутки. Продолжительность действия данных препаратов — 24 часа. Колоть эти лекарства можно не более 5-ти дней, т. к. они влияют на свёртывающую систему крови, обладают раздражающим действием на желудочно-кишечный тракт.
Для усиления действия данных лекарственных средств, при очень выраженном болевом синдроме можно в отдельном шприце одновременно с НПВС ввести Баралгин 3 мл. Необходимо помнить, что Баралгин снижает артериальное давление, поэтому после применения данного средства надо полежать.
Препараты, содержащие витамины группы В, например, Мильгамма, Тиогамма, Комбилипен вводятся по 2 мл внутримышечно 1 раз в день, ежедневно в течение 10-ти дней.
Местно используются мази с Диклофенаком, Нимесилом, Найзом. Также приём НПВС требует обязательного назначения препаратов, защищающих желудок, – это Омез или Зульбекс.
И, конечно, необходимо помнить, что боль – это симптом, свидетельствующий о неблагополучии в организме. Надо искать причину возникновения боли. Просто убрать болевой синдром – это значит притупить внимание человека. Это чревато различными осложняющими жизнь проблемами, например, можно пропустить метастазы рака в позвоночнике.