Климактерический период, который начинается после 45 лет у женщин, подразумевает угасание репродуктивной функции, когда гормоны половой системы вырабатываются в меньшем количестве. Наряду с дисбалансом одних гормонов, может снижаться выработка других, что в итоге провоцирует различные негативные процессы в организме. Сюда относят стремительный набор массы тела, чрезмерную раздражительность, повышенную потливость и боли в суставах.
Климактерический период, который начинается после 45 лет у женщин, подразумевает угасание репродуктивной функции, когда гормоны половой системы вырабатываются в меньшем количестве. Наряду с дисбалансом одних гормонов, может снижаться выработка других, что в итоге провоцирует различные негативные процессы в организме. Сюда относят стремительный набор массы тела, чрезмерную раздражительность, повышенную потливость и боли в суставах.
Последние проявляются особенно часто, когда женщина имеет в организме хронические воспалительные процессы.
Почему при климаксе болят суставы и как справиться с подобным проявлением без вреда для здоровья, разберем далее.
Особенности течения климакса
 Климакс – это особенный период в жизни каждой женщины, который сигнализирует об окончании ее способности к продолжению рода. Менопауза длится около 3-4 лет, а за это время организм подвергается перестройке, необходимость которой диктуется снижением выработки половых гормонов.
Климакс – это особенный период в жизни каждой женщины, который сигнализирует об окончании ее способности к продолжению рода. Менопауза длится около 3-4 лет, а за это время организм подвергается перестройке, необходимость которой диктуется снижением выработки половых гормонов.
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>
Поскольку именно гормоны контролируют работу всего организма, даже незначительный их дисбаланс способен провоцировать серьезные проблемы. Яйцеклетки более не созревают, а половые органы женщин после 45 лет утрачивают свою основную функцию. Менструация прекращается, наряду с которой могут проявляться такие симптомы, как:
- быстрая утомляемость;
- повышенная раздражительность;
- резкая смена настроения;
- повышенная потливость;
- ухудшение состояния костной ткани, что выражается снижением ее прочности и эластичности (изменение осанки, риски переломов);
- неконтролируемый набор массы тела, который не связан с потребляемой пищей;
- появление нежелательной растительности на кожных покровах.
Также довольно часто болят суставы при климаксе.
Этому есть масса причин и объяснений с научной точки зрения. Поэтому стоит рассмотреть этот вопрос более детально.
Снижение функций синтеза эстрогена
 Функционирование яичников после 45 лет заметно снижается, что говорит о необратимости наступающих процессов. В организме все функции и системы взаимосвязаны, поэтому при затухании гормональной системы страдает весь организм. Эстроген вырабатывается в меньшем количестве, что провоцирует ухудшение общего состояния здоровья женщины. Наряду с раздражительностью и приливами страдает костная ткань. Кальций перестает усваиваться в нужном количестве, что делает костную ткань более рыхлой. Этот фактор увеличивает риски переломов, а также влияет на состояние осанки.
Функционирование яичников после 45 лет заметно снижается, что говорит о необратимости наступающих процессов. В организме все функции и системы взаимосвязаны, поэтому при затухании гормональной системы страдает весь организм. Эстроген вырабатывается в меньшем количестве, что провоцирует ухудшение общего состояния здоровья женщины. Наряду с раздражительностью и приливами страдает костная ткань. Кальций перестает усваиваться в нужном количестве, что делает костную ткань более рыхлой. Этот фактор увеличивает риски переломов, а также влияет на состояние осанки.
Также снижается иммунитет, поэтому женщины Бальзаковского возраста могут чаще болеть респираторными заболеваниями. Климактерический период – это некий стресс для организма. Самое сложное время приходиться на 45-50 лет, когда происходит полное угасание половой системы. Ухудшается состояние кожи, становятся более заметными морщины.
В том случае, когда уровень эстрогенов снижается быстро, стресс для организма усиливается. Чаще всего это провоцирует гормональный сбой, при котором уровень всех гормонов нестабилен.
Это влияет на работоспособность всего организма, особенно на опорно-двигательный аппарат.
Вид боли
Ноющая боль в суставах, которая проявляется внезапно и не связана с влиянием внешних факторов. Чаще всего пик боли приходится на вечерние часы, когда организм испытывает наибольшую усталость.
Дополнительные симптомы
Суставная боль может проявляться сама по себе, а может сочетаться с такими дополнительными симптомами климакса, как:
- сонливость;
- раздражительность;
- приливы жара и повышенное потоотделение;
- потеря самоконтроля;
- увеличение аппетита и желание есть больше вредных продуктов;
- быстрая утомляемость и невозможность ходьбы на длительные расстояния.
Локализация боли
Неприятные ощущения, отвлекающие от повседневной работы, могут быть связаны с изменениями погоды, особенно при повышенной влажности.
Болеть могут все суставы, но пик боли приходиться на колени и поясницу.
Какой врач поможет?
В том случае, когда боли проявляются часто и мешают жить, необходимо обратиться за помощью к таким специалистам, как:
- Гинеколог – поможет оценить процесс менопаузы, а также выявить возможные патологии половой системы, вызванные менопаузой.
- Эндокринолог – выявит уровень гормонов в крови, а также поможет их скорректировать.
- Ревматолог или хирург – проконсультирует относительно лечения непосредственно болей в суставах.
Диагностика
Многие женщины пускают процесс менопаузы на самотек, не уделяя собственному здоровью должного внимания. Однако не стоит забывать, что диагностика позволяет избежать серьезных проблем со здоровьем. Выявить наличие отклонений уровня эстрогенов от нормы поможет анализ крови на гормоны. Направление для проведения анализа дает эндокринолог на основании заявленных жалоб пациента.
При сильных болях в суставах потребуется рентгенография, так как высока вероятность прогрессирования деструктивных процессов.
Лечение
Восполнить дефицит гормонов или выровнять их уровень относительно рекомендованных норм позволят синтетические заменители гормонального характера. Женщинам назначают гормональные препараты, но при этом возникает необходимость постоянного контроля. Раз в неделю пациентка должна сдавать кровь, чтобы выяснить, подходят ли медикаменты, и как на них реагирует организм.
Купировать болевые ощущения позволяют препараты группы НПВС: Диклофенак, Наклофен, Нурофен. Их применяют как перорально, так и местно, в виде мазей и кремов с обезболивающим эффектом.
В качестве профилактического средства многие врачи рекомендуют применять травяные сборы в виде чаев, которые содержат натуральные вещества, способные контролировать климактерический процесс.
Хорошо зарекомендовала себя Манжетка и Матка боровая.
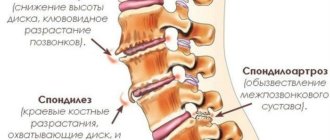
Остеохондроз
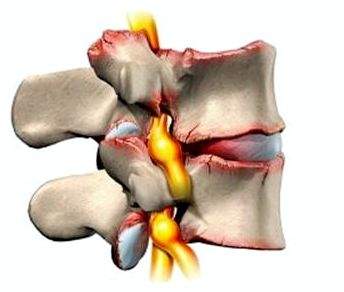 Это заболевание является следствием снижения синтеза гормонов и вымывания кальциевых соединений из организма. Поражается позвоночник, а осанка искривляется. Появляются постоянные боли в спине, которые особенно сильно проявляются при физических нагрузках. Расстояние между позвонками позвоночного столба постоянно сокращается, так как хрящевые ткани подвержены дистрофии. Высока вероятность появление горба на спине, что вызывается смещением позвонков относительно остова, а также ущемлением нервных окончаний.
Это заболевание является следствием снижения синтеза гормонов и вымывания кальциевых соединений из организма. Поражается позвоночник, а осанка искривляется. Появляются постоянные боли в спине, которые особенно сильно проявляются при физических нагрузках. Расстояние между позвонками позвоночного столба постоянно сокращается, так как хрящевые ткани подвержены дистрофии. Высока вероятность появление горба на спине, что вызывается смещением позвонков относительно остова, а также ущемлением нервных окончаний.
В результате нарушения естественного положения позвонков страдают мягкие ткани и нервные окончания, расположенные вокруг. Они могут ущемляться между позвонками, что вызывает боль, онемение и прострел.
Остеохондроз чаще всего развивается у тех женщин, которые:
- ведут малоподвижный образ жизни;
- не занимаются спортом;
- имеют избыточный вес;
- носят неудобную обувь на высоком каблуке, что способствует неравномерному распределению нагрузки на позвоночник;
- неправильно питаются, а их рацион лишен достаточного количества белка и кальция с магнием.
Вид боли
Боль ноющая, простреливающая, усиливается при поворотах и наклонах спины.
Также развитию болевого синдрома способствует длительное сидение за компьютером и малоподвижный образ жизни.
Дополнительные симптомы
Вместе с болью в спине могут проявляться такие неприятные явления, как:
- быстрая утомляемость;
- увеличенный аппетит;
- апатия;
- депрессивное состояние;
- приливы и повышенная потливость.
Локализация боли
Чаще всего остеохондроз поражает грудной отдел позвоночника, поэтому болезненные ощущения более выражены в области груди, лопаток и шеи.
Иногда остеохондроз проявляется болью в пояснице, отдавая в крестцовый отдел.
Какой врач поможет?
Поскольку заболевание имеет прямую связь с эндокринной системой, необходима консультация следующих специалистов:
- Хирург – оценивает степень поражения суставов позвоночника, информируя о необходимости лечения.
- Эндокринолог – устанавливает взаимосвязь заболевания с отклонениями в уровне продуцируемых гормонов в организме.
- Гинеколог – обследует на наличие заболеваний половых органов, так как проблемы с гормонами провоцируют скорейшее их развитие.
Диагностика
В план диагностических мероприятий входят такие процедуры, как:
- Рентгенография – помогает выявить степень поражения позвоночника, очаг поражения и дальнейший прогноз.
- Анализ крови на уровень гормонов – показывает реальную картину функционирования эндокринной системы.
- УЗИ половых органов.
Диагностические мероприятия производят в комплексе, поскольку одна проблема тесно взаимосвязана с другой.
Лечение
Сильную боль в спине, которую не удается убрать комплексными обезболивающими препаратами, снижают внутрисуставными инъекциями, вводя обезболивающий препарат непосредственно в очаг боли. Такие внутрисуставные блокады используют только при остром течении недуга. В других случаях используют консервативные методы лечения:
- Прием НПВС – снижают воспалительный процесс, отечность и боль в мягких тканях, поврежденных позвонками.
- Препараты, улучшающие нейронную проводимость – помогают вернуть чувствительность спины, которая исчезла по причине компрессии нервных корешков.
- Лекарства, ускоряющие обменные процессы – помогают снизить уровень токсичных веществ в клетках и тканях.
- Местные анестетики – способствуют снижению болевых ощущений в спине.
- Витаминные комплексы с хондроитином и кальцием помогают восполнить дефицит полезных веществ в организме, а также ускорить процессы регенерации поврежденных клеток и замедлить их дистрофию.
Для поддержания осанки используют специальные корсеты и бандажи, помогающие снять тонус мышц позвоночника.
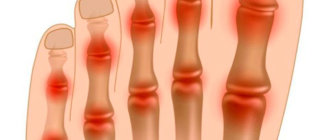
Артрит
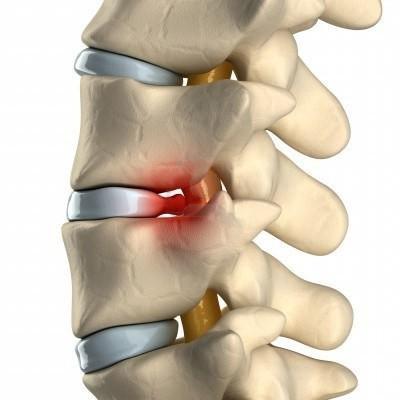
 Этот недуг развивается на фоне ослабления общего иммунитета, а также при наличии хронических очагов воспаления в организме. В суставной сумке прогрессирует воспалительный процесс, поражая близлежащие ткани. Наиболее уязвима хрящевая ткань, которая в дальнейшем истончается и приводит к тому, что кости, сочлененные в сустав, трутся друг о друга при движении, вызывая сильную боль.
Этот недуг развивается на фоне ослабления общего иммунитета, а также при наличии хронических очагов воспаления в организме. В суставной сумке прогрессирует воспалительный процесс, поражая близлежащие ткани. Наиболее уязвима хрящевая ткань, которая в дальнейшем истончается и приводит к тому, что кости, сочлененные в сустав, трутся друг о друга при движении, вызывая сильную боль.
Артрит является хроническим заболеванием, вылечить его полностью (а тем более при климаксе) невозможно. Постепенно поражаются суставы, деформируется суставная сумка, что в итоге приводит к полному обездвиживанию.
В период климакса этот процесс развивается крайне стремительно, поэтому важно контролировать его и не затягивать с лечением.
Вид боли
Боль ноющая, распирающая. Может проявляться чувство жжения в самом суставе. Неприятные ощущения проявляются преимущественно в утренние часы, что объясняется повышенной вероятностью развития застойных процессов в суставе. Также суставы реагируют на смену погоды, начиная болеть задолго до того, как она поменяется.
Дополнительные симптомы
Помимо болевых проявлений, которые усиливаются при движении, могут отмечаться и такие симптомы артрита, как:
- чувство жара и распирания сустава;
- гиперемия кожных покровов;
- изменение цвета кожи около сустава;
- отечность;
- снижение работоспособности.
Локализация
Чаще всего страдают коленные суставы, но боль также может возникать в локтях, кистях, пальцах ног и рук.
Какой врач поможет?
В данном случае потребуется консультация ревматолога, а также хирурга, терапевта и эндокринолога, так как артрит является системным заболеванием.
Диагностика
Для выявления артрита используют комплексную диагностику, которая включает:
- УЗИ сустава – показывает наличие воспалительного процесса.
- Рентгенография – помогает определить локализацию воспалительного процесса и его распространенность.
- Анализ крови на ревмофактор – выявляет наличие склонность к ревматоидным артритам.
- Исследование суставной жидкости на наличие патогенной микрофлоры – производится пункция, при которой вводят иглу шприца во внутрисуставную щель.
- Визуальный осмотр – врач осматривает пораженный сустав, визуализируя явные признаки деформации, гиперемию кожных покровов и отечность мягких тканей.
Лечение
На основании полученных результатов анализов и выявления типа возбудителя воспалительного процесса, принимается решение о необходимости того или иного вида антибактериальной терапии. Для купирования острых болей используют новокаиновые блокады, которые вводят непосредственно в суставное пространство. Широко используются лекарства группы НПВС, помогая устранить отечность и воспаление, но ключевую роль отводят антибиотикам.
Вспомогательными компонентами являются витаминные комплексы и био-добавки, чье действие направлено на укрепление иммунитета. При изношенности сустава может потребоваться его замена на искусственный имплант.
Физиотерапевтические процедуры помогают ускорить процессы регенерации поврежденных клеток хрящевой и костной ткани.
К ним относят:
- ударно-волновая терапия;
- магнитотерапия;
- бальнеотерапия.
Грыжи
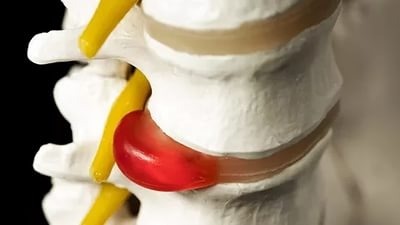
 При наличии остеохондроза довольно распространенным явлением выступают межпозвоночные грыжи. Они образуются в результате повышенной компрессии позвонков, когда последние сдавливают межпозвоночные диски, заставляя их менять свое привычное анатомическое положение.
При наличии остеохондроза довольно распространенным явлением выступают межпозвоночные грыжи. Они образуются в результате повышенной компрессии позвонков, когда последние сдавливают межпозвоночные диски, заставляя их менять свое привычное анатомическое положение.
Межпозвоночные диски выпячиваются наружу, образуя грыжу. Данное новообразование вызывает сильнейшие боли, так как при малейшем движении грыжа может разорваться, а содержимое ее капсулы излиться в область позвонков, спровоцировав масштабный воспалительный процесс.
В группу риска попадают те женщины, работа которых связана непосредственно с поднятием тяжестей.
Чрезмерные нагрузки на позвоночник, а также неправильная обувь и отсутствие полноценного сна провоцируют ухудшение состояния межпозвоночных дисков, а при климаксе вероятность их появления максимальна.
 Вид боли
Вид боли
Боль острая, простреливающая, сдавливающая. Человек не может пошевелиться, а любое движение вызывает сильнейшую боль.
Дополнительные симптомы
Помимо болей в спине могут диагностироваться такие проявления, как:
- повышение температуры тела;
- общая слабость
- холодный пот;
- болевой шок.
Локализация
Пик боли приходится именно на тот участок позвоночника, где имеется грыжа.
Какой врач поможет?
В данном случае потребуется помощь хирурга и ортопеда.
Диагностика
Выпячивание диска визуализируется на рентгенограмме, что является ключевым методом диагностики патологии. В качестве вспомогательных компонентов могут использоваться:
- МРТ;
- КТ;
- УЗИ.
Лечение
Главная задача, которая стоит перед хирургами – это уменьшение компрессии, а также возвращение диска на его привычное место, что достигается при помощи операции. Купировать болевой шок помогают внутрисуставные инъекции, но ими нельзя злоупотреблять.
В постоперационном периоде необходимо ношение бандажа, а также соблюдение всех мер предосторожности.
Другие причины
Косвенными причинами, которые также способны провоцировать боли в суставах при климаксе, являются:
- подагра;
- наличие инфекции в организме;
- проблемы с иммунитетом;
- нарушение режима сна и отдыха;
- скудное питание, лишенное полезных веществ.
В каком случае немедленно к врачу?
Категорически запрещено заниматься самолечением, если:
- отмечается гормональный дисбаланс;
- состояние резко ухудшается;
- с каждым днем добавляются новые симптомы.
Многие женщины не знают, что делать при климаксе, когда болят суставы.
Не стоит паниковать. Ранняя диагностика позволит избежать серьезных проблем со здоровьем, а также продлит молодость женщины.
Терапия для улучшения состояния
Лечение болей в суставах при климаксе должно осуществляться своевременно. Остановить процесс старения невозможно, однако есть ряд способов сделать его менее болезненным для организма:
- Ежедневно заниматься физкультурой, выполняя несложные упражнения.
- Правильно питаться, исключив вредные продукты и алкогольные напитки.
- Принимать витаминные комплексы, которые помогут восполнить дефицит полезных веществ в организме.
- Беречься, избегая сильных физических нагрузок.
Таким образом, климактерический период неизбежен, но его течение можно облегчить.
Посмотрите видео на эту тему
Болезни в суставах, которые являются следствием, нельзя игнорировать, так как после 45 лет регенеративные процессы замедлены в 5-10 раз. При появлении постоянных ноющих болей следует проконсультироваться со специалистом, а при наличии каких-либо острых болей не стоит откладывать визит к врачу.