 Подобный диагноз ставится при сильных простреливающих болях в поясничной части спины, возникших вследствие травм, при поднятии тяжестей, неудачных движениях.
Подобный диагноз ставится при сильных простреливающих болях в поясничной части спины, возникших вследствие травм, при поднятии тяжестей, неудачных движениях.
Причиной развития болевого синдрома является ущемление нервных окончаний спинного мозга.
Люмбалгия вертеброгенного генеза (люмбаго) один из типов люмбалгии — острой поясничной боли, связанной с патологиями в позвоночнике.
Долгое время люмбалгию рассматривали, как симптом пояснично-крестцового радикулита, относящегося к невропатологическим дисфункциям. В настоящее время эта проблема изучается неврологами, ортопедами, травматологами, ревматологами.
Симптоматика
Основные симптомы вертеброгенной люмбалгии — острые простреливающие боли в пояснице. Болезненные ощущения увеличиваются при малейшем движении, больной замирает в неестественной позе. Также может наблюдаться переход болевого симптома в ногу, ягодичную часть или на брюшную стенку.
К специфическим симптомам относят:
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО \"Московская поликлиника\".Задать вопрос>>
- ощущение зябкости, холода в ногах – при защемлении корешков происходит спазм сосудов, нарушение кровообращения, особенно в нижней части тела
- патология нервных корешков спинного мозга приводит к повышенному тонусу в двигательных волокнах мышц-сгибателей и соответственно пониженному в мышцах- разгибателях. Со временем гипотонус ведет к дистрофии мышечных волокон, снижению сухожильных рефлексов, чаще всего в ногах. Такое явление называется вертеброгенная люмбалгия с мышечно-тоническим синдромом
- онемение кожи, потеря чувствительности в пояснице, повышение температуры, судороги — симптоматика указывает на развитие дисциркуляторной вертеброгенной люмбалгии
Патогенез (развитие) болезни в каждом случае имеет свою клиническую картину, временную динамику и прогноз.
Диагностика.
Постановка диагноза происходит на основании жалоб больного с характерной симптоматикой и на результатах дополнительного обследования.
К методам обследования относят магнитно-резонансную и компьютерную томографию, рентген.
Применение томографии позволяет исследовать:
- костные, хрящевые структуры, мягкие ткани
- увидеть их взаиморасположение
- установить причину болезни
Формы и лечение.
Различают острую и хроническую форму заболевания, от которых зависит выбор терапии.
Острая форма люмбаго.
 При остром заболевании нарушения в позвоночнике возникают, вследствие поражения мягких тканей, и проявляются острой поясничной болью, ограничивающей подвижность человека.
При остром заболевании нарушения в позвоночнике возникают, вследствие поражения мягких тканей, и проявляются острой поясничной болью, ограничивающей подвижность человека.
Причинами корешкового защемления чаще всего является неправильное поднятие тяжестей или резкий поворот, наклон тела.
Среди факторов, провоцирующих развитие острой фазы, выделяют:
-
- ушибы и микротравмы позвоночного столба, повреждение тканей, мышечный спазм;
- тяжелый физический труд, связанный с подъемом тяжестей или продолжительная работа в неудобной позе, вызывающей деформацию позвоночника;
- период беременности, связанный с возросшей нагрузкой на спину, в связи с ростом живота и плода;
- переохлаждение, респираторные и инфекционные заболевания.
Главная задача терапии — купирование болевого синдрома.
Способы лечения:
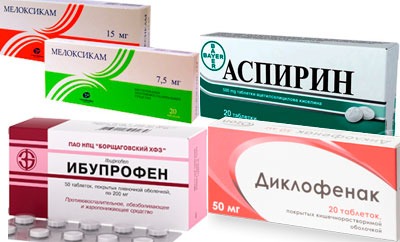
- Медикаментозное лечение включает в себя принятие нестероидных противовоспалительных препаратов для быстрого купирования поясничной боли: Аспирин, Ибупрофен, Диклофенак, Мелоксикам.
Принимаются с первых суток, непродолжительный период, так как при долгой терапии появляются побочные действия.
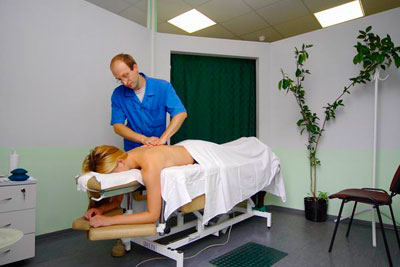
- Мануальная терапия заключается в терапевтическом воздействии специалиста с помощью рук на организм больного. Применяется при патологии опорно-двигательного аппарата и внутренних органов.Метод характеризуется безопасностью и естественностью для организма, проводить сеанс должен только высококвалифицированный специалист.
К противопоказаниям относятся опухоли, воспаление позвоночника, острые заболевания спинного мозга или желудочно-кишечного тракта.
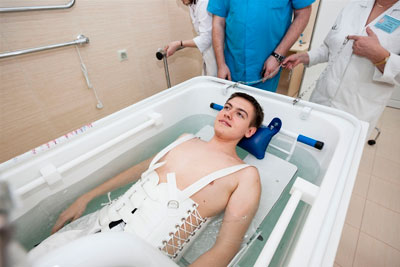
- Вытяжение позвоночника — это растяжка позвоночного столба с помощью дополнительного груза, мануальной техники или под собственной массой пациента. Используется при искривлении позвоночного столба , остеохондрозе, грыжах. Техника позволяет снять спазм мышц, уменьшить боль, вправить смещенные позвонки.
Различают: сухую, подводную, вертикальную или горизонтальную тракцию позвоночника.В домашних условиях сымитировать сухое вертикальное вытяжение можно, повисев несколько минут на перекладине.
До настоящего времени тракция позвоночника является спорным методом терапии в связи с возможным возникновением осложнений: межпозвонковые грыжи, микроразрывы мышц, прострелы.
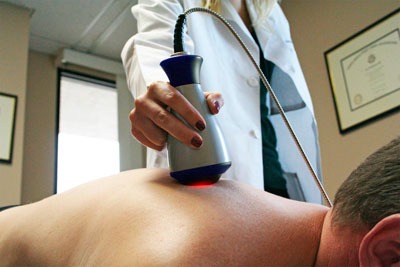
- Лазеротерапия — лечебное воздействие оптическим излучением. При воздействии на позвоночник луч, глубоко проникая в ткани, улучшает кровообращение, обменные процессы в костных и хрящевых структурах, снижает дегенеративные изменения.
Противопоказания: опухоли, патология крови, сердечная или легочная недостаточности, сахарный диабет, анемия.

- Магнитотерапия — лечение патологий при помощи воздействия на организм постоянным или переменным магнитным полем, в результате которого наблюдается противовоспалительный, болеутоляющий, репаративный (ускоренное восстановление тканей) эффекты.
Противопоказания: туберкулез легких, ишемия сердца, частые кровотечения. - Лечебно-профилактическая физкультура. Гимнастика поможет укрепить мышечный корсет спины, улучшить кровообращение, снизить давление на нервные корешки, а также предупредить развитие болезни.
Упражнения выполняются при отсутствии сильных болевых ощущений и должны исключать резкие повороты, наклоны и движения.
При остром заболевании болевой синдром проходит в течение 2-4 недель. В этот период при наличии умеренных болей не требуется соблюдать постельный режим, а при сильной болезненности ограничить до 3 дней, т.к. установлено, что при полном отсутствии физической активности, болезнь может приобрести хронический характер.
Хроническая форма.
Хроническая форма развивается на фоне острой люмбалгии или вследствие других запущенных заболеваний позвоночника, в том числе остеохондроза, деформации и воспаления мягких тканей, выпадения межпозвоночного диска. Болезненные ощущения носят ноющий, затяжной характер. Хронической люмбалгией принято считать непроходящие боли в пояснице в течение полугода.
Этиология (причины) хронической вертеброгенной люмбалгии:
- сколиоз, остеохондроз позвоночного столба;
- дисфункция мышечно-связочных структур спины;
- стеноз позвоночного канала;
- грыжа межпозвоночных дисков;
- спондилез пояснично-крестцового отдела позвоночника;
- спондилоартроз (частая причина у пациентов после 50 лет).
Лечение направлено на снятие мышечных спазмов, устранение боли. Для этой цели применяют те же методы терапии, что и при острой форме. Также хороший результат дают массаж и акупунктура.
Массаж — растирание определенного участка тела с лечебно- профилактической, оздоровительной целью.
Акупунктура — воздействие на определенные точки тела посредством иглоукалывания.
В домашних условиях для улучшения кровообращении, устранения боли и спазма мышц можно применить местные мази с согревающим (Капсикам, Финалгон, Випросал) и обезболивающим (Финалгель, Диклофенак, Пироксикам, Долгит, Кетопрофен, Кетонал) действиями.
При сильных мышечных спазмах врач может назначить прием миорелаксантов: Мидокалм, Сирдалуд.
При наличии неослабевающей ночной боли в пояснице, температуры, слабости или полного отсутствия чувствительности в нижних конечностях, неконтролируемого мочеиспускания и опорожнения требуется срочная госпитализация.
Наличие выраженного корешкового болевого синдрома после 6 месячной консервативной терапии люмбалгии указывает на необходимость консультации нейрохирурга с возможностью дальнейшего хирургического вмешательства.